
Artículo Original | Respirar, 2026; 18 (1): 7-46 | ISSN 2953-3414 | https://doi.org/10.55720/respirar.18.1.2
Abordaje del tabaquismo en niños y adolescentes: cómo diagnosticar, prevenir y tratar
Approach to Tobacco Use in Children and Adolescents: Diagnosis, Prevention and Treatment
Publicado por: Asociación Latinoamericana del Tórax – ALAT. Capítulo Pediatría. 2025
1 Universidad de Cartagena, Colombia.
2 Universidad El Bosque, Bogotá, Colombia
3 Asociación Colombiana de Medicina del Sueño (ACMES), Bogotá, Colombia
4 Fundación Universitaria del Área Andina, Bogotá, Colombia
5 NEUMOCENTER, Valledupar, Colombia
6 Hospital Nacional de Niños, San José, Costa Rica
7 Baylor College of Medicine y Texas Children’s Hospital, Houston, Texas, Estados Unidos de América
8 Instituto Nacional de Enfermedades Respiratorias Ismael Cosio Villegas, Ciudad de México, México
9 Clínica Pasteur SA, Neuquén, Argentina
10 Universidad Nacional del Comahue, Facultad de Ciencias Médicas, Neuquén, Argentina
11 Clínica Unión Médica, UNAM, Santiago, República Dominicana
12 Hospital de la Misericordia, Bogotá, Colombia
13 Universidad El Bosque, Bogotá, Colombia
14 Mexican Emerging Infectious Disease Clinical Research Network (LaRed), Ciudad de México, México
15 Instituto Nacional del Tórax, Santiago de Chile, Chile
Autor corresponsal:
Iván Álvarez Orozco. E-mail: ifranalvarez24@gmail.com
Recibido:
20 septiembre 2025
Aprobado:
06 enero 2026
Resumen
Introducción: El uso de los SEAN (Sistemas Electrónicos de Administración de Nicotina) en niños y adolescentes se ha convertido en una de las amenazas emergentes más relevantes para la salud pública. Su expansión, impulsada por estrategias de mercadeo y sabores atractivos, ha favorecido la percepción errónea de inocuidad. La evidencia muestra que la exposición temprana a nicotina y aerosoles tóxicos afecta el desarrollo pulmonar, aumenta la vulnerabilidad a infecciones, altera circuitos neurológicos de recompensa y facilita la transición hacia el tabaquismo convencional. En América Latina, donde los marcos regulatorios son débiles y la vigilancia limitada, este fenómeno plantea desafíos para la pediatría, la salud pública y las políticas sanitarias.
Métodos: Se realizó un análisis crítico de la evidencia científica y normativa mediante revisión de artículos originales, documentos técnicos y guías internacionales, con énfasis en recomendaciones adaptables al contexto latinoamericano.
Resultados: El consumo de cigarrillos electrónicos en adolescentes muestra un incremento sostenido. Se asocia con síntomas respiratorios tempranos, menor rendimiento escolar y mayor riesgo de dependencia nicotínica. En el ámbito clínico, el abordaje integral incluye: (1) detección precoz con cuestionarios validados, (2) consejería motivacional breve, (3) terapia cognitivo-conductual adaptada a jóvenes y (4) coordinación con escuela y familia. Desde la perspectiva regulatoria, la evidencia respalda restringir publicidad, limitar puntos de venta y prohibir sabores atractivos a menores.
Conclusiones: El uso de SEAN en adolescentes no es una alternativa segura al tabaco, sino un fenómeno adictivo emergente que amenaza con revertir avances en control del tabaquismo.
Palabras clave: cigarrillo electrónico; SEAN; adolescencia; adicción; pediatría; salud respiratoria.
Abstract
Introduction: The use of ENDS (Electronic Nicotine Delivery Systems) among children and adolescents has become one of the most relevant emerging threats to public health. Their spread, driven by marketing strategies and appealing flavors, has encouraged a mistaken perception of safety. Evidence shows that early exposure to nicotine and toxic aerosols affects lung development, increases vulnerability to infections, alters neural reward circuits and facilitates the transition to conventional smoking. In Latin America, where regulatory frameworks are weak and surveillance limited, this phenomenon poses challenges for pediatrics, public health and health policies.
Methods: A critical analysis of scientific and regulatory evidence was conducted through a structured review of original articles, technical documents and international guidelines, emphasizing recommendations adaptable to the Latin American context.
Results: E-cigarette use among adolescents shows a sustained increase. It is associated with early respiratory symptoms, lower academic performance and a higher risk of nicotine dependence. In clinical settings, a comprehensive approach includes: (1) early detection using validated questionnaires, (2) brief motivational counseling, (3) youth-adapted cognitive behavioral therapy and (4) coordination with schools and families. From a regulatory perspective, evidence supports restricting advertising, limiting points of sale and banning appealing flavors for minors.
Conclusions: The use of ENDS in adolescents is not a safe alternative to tobacco but an emerging addictive phenomenon threatening to reverse progress in tobacco control.
Keywords: e-cigarette; ENDS; Electronic Nicotine Delivery Systems; adolescence; addiction; pediatrics; respiratory health.
Resumen ejecutivo
El tabaquismo continúa siendo uno de los principales problemas de salud pública a nivel mundial.1 En los últimos años, la aparición y expansión de los sistemas electrónicos de administración de nicotina (SEAN), como los cigarrillos electrónicos o vapeadores, ha incrementado el riesgo de iniciación temprana en el consumo de nicotina entre niños y adolescentes.2 Aunque se promocionan como alternativas más seguras al cigarrillo convencional, la evidencia científica demuestra que estos dispositivos mantienen e incluso pueden potenciar la adicción a la nicotina y servir de puerta de entrada al consumo de otras drogas, además de emitir aerosoles con nicotina, metales pesados y sustancias irritantes tóxicas para el organismo.3
En América Latina y el Caribe, el uso de cigarrillos electrónicos se ha convertido en un fenómeno emergente que preocupa cada vez más a los sistemas de salud pública. Aunque el consumo de tabaco tradicional ha disminuido en la última década, la proliferación de los sistemas electrónicos de administración de nicotina (SEAN) ha introducido nuevos desafíos regulatorios y sanitarios. El aumento del consumo en menores de edad se relaciona con múltiples factores, como la fácil disponibilidad de los dispositivos, la amplia variedad de sabores atractivos, el diseño tecnológico llamativo y la percepción errónea de bajo riesgo, alimentada por estrategias comerciales agresivas.4,5
Hasta hace poco, la mayoría de los datos disponibles sobre el uso de cigarrillos electrónicos provenían de estudios realizados en Estados Unidos y Europa, lo que limitaba la comprensión del fenómeno en países latinoamericanos. Álvarez et al. (2025) realizaron una revisión sistemática y metaanálisis sobre la prevalencia de uso de cigarrillos electrónicos en América Latina y el Caribe, que constituye la primera síntesis integral de la evidencia regional disponible.4 Dicho trabajo demostró un incremento sostenido tanto en el uso experimental como en el consumo habitual, particularmente entre adolescentes y jóvenes. Este patrón refleja una tendencia ascendente en la región, asociada con marcos regulatorios débiles o inexistentes, y una creciente normalización social del vapeo.6-8
Estos hallazgos reafirman la necesidad urgente de fortalecer la vigilancia epidemiológica y desarrollar políticas públicas efectivas de control del tabaco adaptadas al contexto latinoamericano, orientadas tanto a la prevención de la iniciación como al abordaje temprano de la dependencia nicotínica.4,8 En este sentido, resulta fundamental avanzar hacia marcos regulatorios más robustos, con mecanismos de fiscalización, restricción de la publicidad, control del acceso a menores y gravámenes específicos a los productos emergentes que contienen nicotina.
Diversos estudios han documentado que la exposición al tabaco, ya sea activa o pasiva, se asocia con un mayor riesgo de enfermedades respiratorias, cardiovasculares y neurológicas.9 En el caso de los SEAN, se ha identificado inflamación de las vías respiratorias, estrés oxidativo y alteraciones en el desarrollo cerebral, relacionadas con la acción neurotóxica de la nicotina en etapas tempranas.10,11
Ante esta situación, resulta prioritario implementar estrategias integrales de prevención, diagnóstico y tratamiento dirigidas específicamente a la población pediátrica. Dichas estrategias deben combinar educación sanitaria, intervenciones escolares, orientación familiar y abordaje multidisciplinario por parte del personal de salud.12 La capacitación continua de los profesionales sanitarios es esencial para detectar el consumo precoz y ofrecer alternativas terapéuticas basadas en la evidencia.13
En conclusión, el control del tabaquismo en niños y adolescentes exige una acción intersectorial articulada, en la que las instituciones sanitarias, educativas y comunitarias actúen bajo un enfoque de salud pública integral. El diseño e implementación de políticas públicas sostenidas, alineadas con el Convenio Marco para el Control del Tabaco de la OMS, constituye la base para reducir la carga de morbilidad atribuible a la nicotina y proteger el bienestar de las generaciones presentes y futuras.14
Introducción
El tabaquismo constituye desde hace siglos uno de los principales determinantes negativos de la salud humana. En las últimas décadas, el desarrollo y la popularización de los cigarrillos electrónicos han modificado la dinámica del consumo de nicotina a nivel mundial, impulsados por factores sociales, económicos y tecnológicos, con impactos adversos en la salud y la calidad de vida.
En este contexto, preocupa especialmente el inicio cada vez más temprano del uso de los Sistemas Electrónicos de Administración de Nicotina (SEAN) entre niños, niñas y adolescentes, favorecido por el fácil acceso, la amplia oferta de sabores y la diversidad de dispositivos disponibles. Estos elementos, junto con la percepción errónea de inocuidad, han contribuido a una carga sanitaria creciente que afecta no solo al individuo, sino también a los sistemas de salud y a la sociedad en su conjunto.
A la complejidad de este panorama, se suma el debate en torno a la promoción de los SEAN como alternativa de menor riesgo o herramienta de cesación tabáquica, lo que ha derivado paradójicamente en un incremento del uso de productos que contienen nicotina y otras sustancias nocivas.
Frente a este escenario, se hace imprescindible fortalecer la formación del personal sanitario y educativo responsable del cuidado pediátrico, promoviendo entornos libres de exposición a productos de tabaco y SEAN, así como estrategias preventivas y terapéuticas que favorezcan la detección temprana y la intervención oportuna del consumo en población infantil y adolescente en Latinoamérica.
Datos epidemiológicos
El tabaquismo continúa representando un importante problema de salud pública a nivel mundial. La Organización Mundial de la Salud (OMS) señala que el consumo de tabaco es la principal causa prevenible de enfermedad no transmisible, discapacidad y muerte prematura, responsable de más de ocho millones de fallecimientos anuales, de los cuales alrededor de 170.000 ocurren en población infantil.1
En el continente americano, la prevalencia del tabaquismo muestra una marcada heterogeneidad entre grupos etarios y países. En la población adolescente de 13 a 15 años, los datos de Tobacco Atlas (2021) evidencian las siguientes prevalencias: Argentina (16,8%), Brasil (10%), Bolivia (7,7%), Colombia (4,9%), Chile (18,3%), Ecuador (4,3%), Paraguay (7,2%), Perú (5,2%) y Uruguay (17,3%). En contraste, otros países reportan valores menores, como Costa Rica (5,3%), Guatemala (5%), Honduras (5,9%), México (8%) y Panamá (2,4%).2
En la población adolescente de 13 a 15 años, Tobaco Atlas presenta prevalencias diferentes de acuerdo con el sexo. (Tabla 1)
Tabla 1.
Prevalencia de tabaquismo en algunos países latinoamericanos.
|
País (año) |
Hombre |
Mujer |
|---|---|---|
|
Argentina (2018) |
15,5% |
20% |
|
Brasil (2019) |
4,5% |
5,6% |
|
Bolivia (2018) |
8,6% |
5,2% |
|
Chile (2013) |
19,1% |
26,4% |
|
Ecuador (2016) |
8,9% |
7% |
|
Perú (2019) |
5,4% |
4,5% |
|
Venezuela (2019) |
8,2% |
7% |
Fuente: autorizado por https://tobaccoatlas.org/challenges/prevalence/ 2
En las últimas décadas, se ha observado una disminución sostenida del tabaquismo convencional, atribuida en parte a las políticas de control del tabaco implementadas en la región. No obstante, este descenso ha coincidido con un aumento progresivo del uso de los Sistemas Electrónicos de Administración de Nicotina (SEAN), cuyos niveles de prevalencia varían según el contexto sociocultural. Por ejemplo, Estados Unidos reporta un 19,6%, mientras que en Latinoamérica los valores oscilan entre 3,7% y 13,9%, con incrementos notables en países como Ecuador, Uruguay y Argentina.2
De acuerdo con la Encuesta Nacional sobre Tabaco en Jóvenes (2022), uno de cada seis estudiantes de secundaria (16,5%) declaró haber consumido algún producto de tabaco en los últimos 30 días; entre ellos, 14,1% usó SEAN, 2,8% cigarros tradicionales y 5% combinó múltiples productos. La proporción de adolescentes que reportaron consumo simultáneo de más de un producto fue 1,5%, y 0,6% refirió el uso de cigarros puros.3
En una revisión sistemática y metaanálisis reciente, Álvarez et al. (2025) analizaron la prevalencia del uso de SEAN en América Latina y el Caribe, identificando una alta heterogeneidad regional. Las tasas más elevadas correspondieron a Trinidad y Tobago (17,2%) y Jamaica (14,6%), mientras que las más bajas se registraron en México (2,3%) y El Salvador (1,5%).4 Estas diferencias se relacionan principalmente con la fuerza de las regulaciones nacionales, la percepción del riesgo y la accesibilidad de los dispositivos. (Figura 1)
Figura 1.
Prevalencia de tabaquismo electrónico en jóvenes en países de América Latina y el caribe
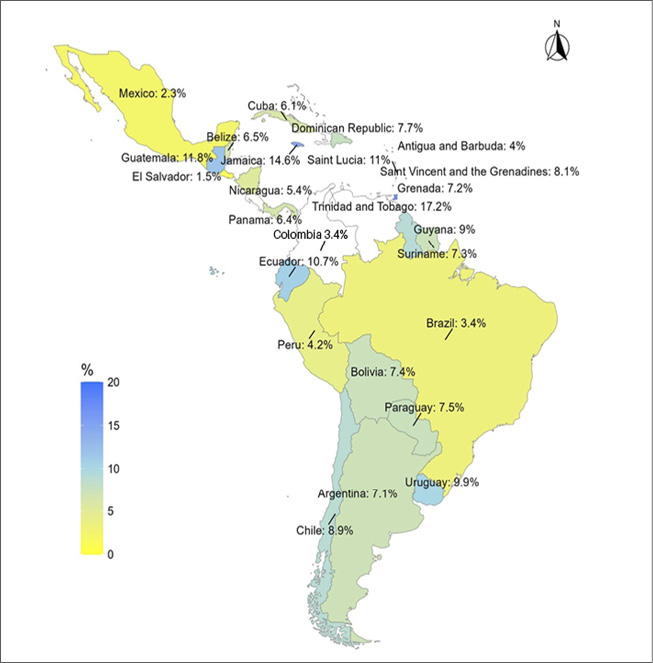
Fuente: Iván Francisco Álvarez / Neumocenter
Entre los adolescentes, la preferencia por SEAN saborizados es predominante. La Encuesta de Tabaco en Jóvenes (2023) indicó que nueve de cada diez estudiantes han probado cigarrillos con saborizantes y uno de cada cuatro los consume a diario, cifras comparables con las reportadas en Europa y Asia.1
Los SEAN se consolidan como los productos con mayor aceptación entre la población juvenil, favorecidos por estrategias de mercadeo agresivas, diseños atractivos y la incorporación de sales de nicotina, que incrementan la concentración del compuesto y potencian su efecto adictivo. Estas características aumentan de tres a cuatro veces el riesgo de dependencia respecto al cigarrillo convencional, especialmente en adolescentes, quienes presentan mayor vulnerabilidad neurobiológica durante el desarrollo.1,5
En Estados Unidos, los datos de 2023 revelan que 7,7% (≈ 2,1 millones) de estudiantes de secundaria y preparatoria informaron consumo actual de SEAN; el 89,4% usó dispositivos saborizados y el 25,3% consumió cigarrillos electrónicos diariamente. Las marcas más frecuentes fueron JUUL, Elf Bar, Esco Bars, Vuse y Mr. Fog.5
Finalmente, la OMS estima que cerca del 40% de los niños en el mundo están expuestos al tabaquismo pasivo, particularmente entre los 3 y 11 años, siendo el riesgo mayor en aquellos provenientes de hogares con bajo nivel socioeconómico. Estas desigualdades reflejan la insuficiente sensibilización sobre los efectos del humo ambiental y la limitada aplicación de la legislación antitabaco.1
Glosario de términos claves
En este documento se presentan los principales conceptos y términos relacionados con las distintas formas de consumo de tabaco, incluyendo el tabaquismo convencional, el tabaquismo no combustible y los Sistemas Electrónicos de Administración de Nicotina (SEAN).6
Cigarrillo electrónico: Dispositivo que funciona mediante una batería y que calienta una solución líquida que habitualmente contiene nicotina junto con otras sustancias, lo que genera un aerosol inhalable sin combustión.
“Cloud-chasing”: Práctica que consiste en generar grandes nubes de aerosol con el uso de SEAN; suele realizarse como actividad recreativa o competitiva entre adolescentes.
“Dabbing”: Técnica que utiliza extractos o concentrados de cannabis que pueden aerosolizarse a través de dispositivos SEAN.
Dependencia de nicotina: Estado de necesidad compulsiva de consumir nicotina con el fin de obtener una sensación de recompensa o alivio, resultado de la estimulación repetida del sistema dopaminérgico.
“Dripping” o técnica de goteo: Modalidad de uso de SEAN en la que el aerosol se inhala directamente del dispositivo, sin pasar por la boquilla estándar, buscando un vapor más denso.
Exposición al aerosol de segunda mano: Inhalación involuntaria del aerosol emitido directamente por los SEAN o de los productos exhalados por los usuarios, que permanecen suspendidos en el aire.
Exposición al aerosol de tercera mano: Contacto con residuos y contaminantes depositados en superficies interiores tras el uso de SEAN.
Productos de tabaco: Incluyen el tabaco combustible, el tabaco sin humo y los SEAN, así como dispositivos electrónicos, vaporizadores y productos de tabaco calentado. Estos equipos pueden comercializarse bajo diversas marcas.
Productos de tabaco combustible: Aquellos que requieren combustión para su consumo, como cigarrillos, cigarros, pipas, “hookah”, “narguile”, “bidis” y “roll your own”.
Productos de tabaco no combustible: Formas de tabaco que se utilizan sin quemarse, como tabaco soluble, bolsas de nicotina, tabaco sin humo o “snus”.
Productos de vapeo o SEAN: Dispositivos electrónicos diseñados para calentar líquidos con o sin nicotina y generar un aerosol inhalable; también se denominan cigarrillos electrónicos o productos de tabaco calentado.
Sistemas Electrónicos de Administración de Nicotina (SEAN): Término general que engloba todos los dispositivos electrónicos empleados para administrar nicotina o líquidos sin nicotina mediante inhalación.
Usuario dual: Persona que utiliza de manera combinada SEAN y productos de tabaco combustible tradicionales.
Vapear: Acción de inhalar y exhalar aerosoles generados por los Sistemas Electrónicos de Administración de Nicotina (SEAN). En inglés se denomina vaping.
Productos de tabaco
Los productos de tabaco comprenden tanto los productos combustibles (como cigarrillos, cigarros y pipas) como los productos no combustibles o de nueva generación. Dentro de este último grupo se incluyen los Sistemas Electrónicos de Administración de Nicotina (SEAN), denominación que agrupa a todos los dispositivos conocidos comúnmente como cigarrillos electrónicos, vaporizadores o productos de “vapeo”.
Los SEAN funcionan mediante un mecanismo electrónico que calienta una solución líquida con o sin nicotina, la cual se transforma en un aerosol inhalable. Estos dispositivos se comercializan en diferentes formatos y bajo múltiples marcas, entre ellas JUUL, Puff Bar, Elf Bar, Esco Bar y otras, que varían en diseño, potencia y concentración de nicotina. (Tablas 2 y 3)
Tabla 2.
Productos utilizados en las diferentes formas de tabaquismo.

Fuente: (7) autorizado y adaptado de Figure 1. Types of Tobacco Products. American Academy of Pediatrics. Editors: Harold J. Farber and Matthew P. Bars. Preventing and Treating Tobacco and Nicotine use in Pediatrics: considerations for clinicians. A Clinical Support Chart, 2023.
Tabla 3.
Descripciones de productos de tabaco. Tabla para preguntar, abordar y discutir.
|
Producto |
Descripción |
|---|---|
|
“Bidis” |
Tabaco envuelto en una hoja de tendu o temburni. Común en la India. |
|
Tabaco de mascar |
Hojas sueltas, tapones o espirales de tabaco colocados entre la mejilla y la encía. |
|
Cigarrillo |
Un rollo de tabaco en forma de tubo envuelto en papel fino. |
|
Cigarro o cigarrito |
Un rollo de tabaco en forma de tubo envuelto en hojas de tabaco. |
|
Tabaco soluble |
Un producto de tabaco que se disuelve en la boca y no requiere escupir. El tabaco soluble se puede vender en forma de pastillas, tiras o barras, y algunos de estos productos pueden parecer caramelos. |
|
SEAN (es decir, cigarrillos electrónicos, vaporizadores, sistemas electrónicos de administración de nicotina, otros) |
Un elemento calefactor crea un aerosol a partir de una solución que normalmente contiene propilenglicol, glicerina, nicotina y agentes aromatizantes. |
|
Tabaco que “calienta, no quema” |
Un dispositivo electrónico que calienta una barra llena de tabaco para generar un aerosol, pero sin quemarse. |
|
Hookah (es decir, pipa de agua) |
El carbón calienta tabaco húmedo y rallado mezclado con edulcorantes. El humo pasa a través del agua antes de ser inhalado |
|
Kretek |
Un cigarrillo liado a máquina o a mano y que contiene una mezcla de tabaco, clavo y otros aditivos o sabores. Los clavos contienen eugenol, que es un anestésico que disminuye la dureza del humo. Común en Indonesia. |
|
Rapé húmedo |
Tabaco finamente molido o rallado, humedecido y generalmente aromatizado. El producto se coloca entre la encía y el labio/mejilla inferior. El producto se llama coloquialmente “dip” y el acto de usarlo, “dipping”. |
|
Bolsa de nicotina |
Un producto de tabaco oral que no contiene hojas de tabaco y viene en una variedad de sabores aptos para los jóvenes. |
Fuente: (7) autorizado y adaptado de Figure 1. Types of Tobacco Products. American Academy of Pediatrics. Editors: Harold J. Farber and Matthew P. Bars. Preventing and Treating Tobacco and Nicotine use in Pediatrics: considerations for clinicians. A Clinical Support Chart, 2023.
En cualquiera de sus presentaciones, los productos de tabaco incluidos los SEAN contienen nicotina, una sustancia altamente adictiva que produce alteraciones neuroquímicas en el sistema nervioso central. El inicio del consumo suele producirse antes de los 18 años, y se ha documentado el uso de SEAN incluso en menores de 10 años. Una vez iniciado, el consumo de productos con nicotina puede generar dependencia en un corto periodo de tiempo, lo que favorece así la consolidación del hábito y la exposición a otras sustancias.
Sistemas electrónicos de administración de nicotina (SEAN)
Los Sistemas Electrónicos de Administración de Nicotina (SEAN) abarcan una amplia gama de dispositivos con diseños y presentaciones muy variados. Pueden asemejarse a objetos de uso cotidiano, como bolígrafos, memorias USB o lápices cosméticos, lo que facilita su ocultamiento y uso en entornos donde el consumo de nicotina está restringido, incluyendo instituciones educativas.
La mayoría de los SEAN son pequeños, discretos y ofrecen múltiples opciones de sabor, que incluyen esencias frutales, mentoladas o dulces. Muchos de estos dispositivos emplean sales de nicotina en concentraciones elevadas, lo que potencia la capacidad adictiva del producto. Algunos modelos han sido modificados para permitir la inhalación de otras sustancias, como cannabis o extractos aromáticos. (Tabla 4)
Tabla 4.
Mecanismos de toxicidad pulmonar a partir del uso de cigarrillos electrónicos.
|
Mecanismos |
Impactos de los cigarrillos electrónicos a nivel pulmonar |
|---|---|
|
Citotoxicidad pulmonar crónica |
|
|
Inflamación pulmonar aguda o crónica |
|
|
Desregulación de la respuesta inmune antipatógeno |
|
|
Disfunción mucociliar |
|
|
Estrés oxidativo– daño en ADN |
|
|
Remodelamiento de la matriz |
|
|
Hiperreactividad de la vía aérea |
|
Fuente: Iván Francisco Álvarez / Neumocenter elaboración propia a partir de datos (10) K. Albright et al. Eur Respir J 2024; 63:2301494. https://doi.org/10.1183/13993003.01494-2023
Existen también versiones denominadas Sistemas Sin Suministro de Nicotina (SSSN), comercializadas como “vapeadores de bienestar”. Aunque se promocionan como productos inocuos, sus líquidos pueden contener glicerina, propilenglicol, aceites esenciales, vitaminas y compuestos aromatizantes, cuya inhalación no está exenta de toxicidad. Diversos estudios han demostrado que las emisiones generadas por estos aerosoles poseen sustancias irritantes y potencialmente dañinas para el sistema respiratorio.
Los SEAN pueden clasificarse de acuerdo con la concentración de nicotina en sus líquidos:
- Sin nicotina: 0 mg/mL o 0%.
- Baja concentración: entre 3 y 6 mg/mL (0,3 – 0,6%).
- Moderada: entre 9 y 12 mg/mL (0,9 – 1,2%).
- Alta: entre 16 y 20 mg/mL (1,6 – 2,0%).
Además, existen SEAN de alta potencia, con niveles superiores a 20 mg/mL, denominados sistemas de administración de nicotina concentrada por su capacidad para liberar dosis elevadas en poco tiempo.
Según su evolución tecnológica, los SEAN se agrupan en cuatro generaciones:
- Primera generación: dispositivos similares a los cigarrillos tradicionales en tamaño y color (“cig-like”).
- Segunda generación: lapiceros o dispositivos con tanques o cartuchos rellenables.
- Tercera generación: equipos modificables que permiten ajustar potencia, voltaje y capacidad de almacenamiento, conocidos como mods.
- Cuarta generación: sistemas compactos de cápsula y batería integrada o recargable, denominados Pod devices. (Figura 2)
Figura 2.
Generaciones de cigarrillos electrónicos.

Fuente: autorizado y adaptado de 8 Center of Diseases Control and Prevention (CDC). Diccionario visual de productos de cigarrillos electrónicos o vapeo. Consultado en https://www.cdc.gov/tobacco/basic_information/e-cigarettes/pdfs/ecigarette-or-vaping-products-visual-dictionary-spanish-508.pdf
Los SEAN de última generación contienen entre 320 y 700 mg de tabaco procesado que se calienta mediante un elemento electrónico sin combustión. Este proceso permite realizar entre 12 y 15 inhalaciones en un lapso aproximado de seis minutos, alcanzando temperaturas cercanas a 350 °C, tras lo cual el cigarrillo permanece estructuralmente intacto.
Historia de los Sistemas Electrónicos de Administración de Nicotina (SEAN)
El desarrollo de dispositivos electrónicos para la administración de nicotina tiene antecedentes que se remontan a varias décadas. En 1930 se documentaron los primeros prototipos de vaporizadores eléctricos y, en 1965, Herbert Gilbert patentó un modelo precursor de los actuales SEAN, diseñado para generar vapor sin combustión. Posteriormente, en 1979, se realizó su primera comercialización como alternativa tecnológica al cigarrillo convencional, aunque con escasa aceptación inicial.
En 2003, el farmacéutico Hon Lik, de origen chino, rediseñó el dispositivo e introdujo un modelo capaz de administrar nicotina mediante aerosol, promovido como una opción menos nociva que los cigarrillos tradicionales. Desde entonces, los SEAN comenzaron a difundirse globalmente, alcanzando los mercados asiático, europeo y americano entre 2005 y 2013, periodo en el cual surgieron las versiones con nicotina saborizada. Hacia 2006 y 2007, estos productos ya se encontraban disponibles en América y Europa, y para 2019 se estimaba que cerca del 25% de los adolescentes estadounidenses los habían utilizado.9
Durante la última década, la industria tabacalera y tecnológica impulsó una expansión sostenida de los SEAN a través de estrategias de mercadeo digital altamente dirigidas, que incluyeron inversión en redes sociales, colaboración con figuras del entretenimiento y publicidad en plataformas virtuales. En 2021, la inversión mundial en este mercado superó los 18 mil millones de dólares, con un crecimiento anual proyectado del 30% hasta 2030.9 Estas estrategias, combinadas con diseños más discretos, modernos y con variedad de sabores, han favorecido la adopción de los SEAN entre la población joven.
En América Latina, los SEAN comenzaron a introducirse de forma gradual y desigual, influenciados por las diferencias en los marcos regulatorios nacionales. Algunos países, como Brasil y Argentina, establecieron tempranamente prohibiciones de comercialización o importación, mientras que otros, como México, Colombia y Perú, carecieron inicialmente de normativas específicas, lo que facilitó su expansión a través del comercio electrónico y redes informales. Este contexto permitió un crecimiento sostenido del uso experimental y habitual, sobre todo en adolescentes, favorecido por la percepción de bajo riesgo, la diversidad de sabores y dispositivos, y la falta de fiscalización uniforme.
La revisión sistemática y metaanálisis de Álvarez et al. (2025) destaca precisamente esta heterogeneidad en la introducción y regulación de los SEAN en la región, lo que refleja un proceso de incorporación no homogéneo y condicionado por la capacidad legislativa y de control sanitario de cada país.4 Esta variabilidad ha generado desafíos importantes para la vigilancia epidemiológica y la implementación de políticas públicas que deben adaptarse a la naturaleza cambiante de estos dispositivos y a su creciente atractivo entre las nuevas generaciones.
Consideraciones generales sobre los Sistemas Electrónicos de Administración de Nicotina (SEAN)
En esta sección se analizan los conceptos fundamentales relacionados con el uso de los Sistemas Electrónicos de Administración de Nicotina (SEAN), sus componentes y las sustancias químicas que los conforman.
El término “vapear” o vaping se utiliza comúnmente para describir el uso de los SEAN. Sin embargo, lo que estos dispositivos generan no es vapor de agua, sino un aerosol compuesto por diminutas partículas líquidas que se dispersan al calentar un líquido (denominado e-líquido o jugo electrónico) mediante un elemento calefactor. Este aerosol es posteriormente inhalado por el usuario.
La mayoría de los SEAN contienen nicotina, la misma sustancia adictiva presente en los productos de tabaco combustible, aunque las concentraciones varían entre marcas y modelos. Algunos productos rotulados como “sin nicotina” han demostrado, tras análisis químicos, contener trazas detectables de nicotina, lo que plantea preocupaciones sobre etiquetado y control de calidad.
Además de la nicotina, los líquidos de los SEAN incluyen compuestos como propilenglicol y glicerina vegetal, sustancias empleadas para generar niebla escénica y que, en exposiciones concentradas, pueden causar irritación en las vías respiratorias.
El aerosol emitido puede incorporar una amplia variedad de sustancias potencialmente tóxicas, tales como:
- Compuestos orgánicos volátiles (COV): responsables de irritación ocular, nasal y respiratoria, además de efectos hepáticos, renales y neurológicos.
- Saborizantes químicos: algunos contienen diacetilo, relacionado con bronquiolitis obliterante, una enfermedad pulmonar grave.
- Formaldehído y acetaldehído: sustancias carcinogénicas que pueden formarse si el líquido se sobrecalienta (efecto “dry puff”).
A pesar de su comercialización como productos “más seguros”, la evidencia científica demuestra que los SEAN no están exentos de riesgo. Las partículas del aerosol pueden contener metales, compuestos orgánicos volátiles y otras sustancias que se asocian con enfermedades respiratorias, cardiovasculares y cáncer. La FDA ha indicado que aún no existen pruebas suficientes que garanticen la seguridad de todos los componentes químicos presentes en estos dispositivos.
En población pediátrica, el consumo de productos que contienen nicotina se asocia con alteraciones del desarrollo cerebral, bajo peso al nacer y síndrome de abstinencia neonatal cuando la exposición ocurre durante el embarazo. En adolescentes, la nicotina modifica los circuitos neuronales del placer y la atención, lo que favorece la dependencia temprana.
El uso de SEAN en contextos sociales puede reforzar la conducta adictiva y perpetuar el consumo, incluso como forma de afrontamiento ante ansiedad o depresión. Además, el tabaquismo de padres y cuidadores expone a los niños a aerosoles residuales de segunda y tercera mano, lo que incrementa el riesgo de problemas respiratorios y de imitación conductual.
En este sentido, los profesionales de la salud desempeñan un papel clave en la prevención del inicio del consumo de nicotina y en el asesoramiento familiar. Es fundamental que promuevan entornos libres de exposición y brinden apoyo a padres y adolescentes para reducir la dependencia y proteger la salud infantil y adolescente.
Mensajes claves
El cigarrillo electrónico, considerado un tipo de Sistema Electrónico de Administración de Nicotina (SEAN), es un dispositivo diseñado para generar un aerosol inhalable mediante el calentamiento de un líquido. Este líquido, conocido como e-líquido, suele contener nicotina, saborizantes y otros compuestos potencialmente tóxicos.
El mecanismo de funcionamiento incluye una batería de litio recargable, un elemento calefactor o resistencia, y una unidad de depósito que almacena el líquido. Durante la inhalación, la activación del sistema provoca el calentamiento del líquido y la formación del aerosol, que es aspirado por el usuario.
Vapear, al igual que fumar, implica el consumo de productos que contienen nicotina u otras sustancias adictivas y tóxicas para la salud humana. Ningún SEAN está exento de riesgo y su uso representa una amenaza comprobada para la salud respiratoria y cardiovascular.
Componentes estructurales de los SEAN
Los principales componentes de los SEAN o cigarrillos electrónicos incluyen:
- Fuente de energía: habitualmente una batería de litio recargable.
- Elemento calefactor: resistencia metálica o atomizador que transforma el líquido en aerosol.
- Depósito o tanque de líquido: contiene el e-líquido o cartucho intercambiable.
El líquido utilizado puede o no contener nicotina y, generalmente, incluye propilenglicol, glicerina vegetal y agentes saborizantes. Existen más de 2.000 variedades de sabores reportados, entre afrutados, dulces y mentolados, algunos de los cuales contienen compuestos no declarados o ilícitos, como tetrahidrocannabinol (THC), metanfetamina o derivados de marihuana.6,10
Clasificación de los líquidos utilizados en los SEAN
De acuerdo con su composición, se reconocen los siguientes tipos de líquidos empleados en los SEAN:
- Con o sin nicotina.
- Con adición de cafeína, vitaminas o aceites.
- Con saborizantes (particularmente los dulces, asociados a mayor toxicidad).
- Con derivados de marihuana u otras sustancias psicoactivas.
- Mezclas que combinan las categorías anteriores.11
En la Figura 3 se ilustran los componentes principales del cigarrillo electrónico y, en la Figura 4, se muestra su funcionamiento y las diversas formas de interacción de estos dispositivos con la población.
Figura 3.
Componentes del cigarrillo electrónico.
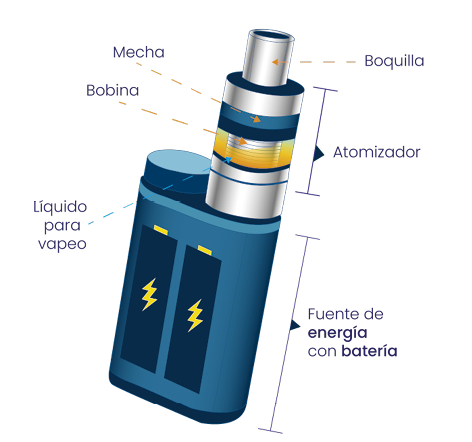
Fuente: Iván Francisco Álvarez / Neumocenter
Figura 4.
Funcionamiento de los cigarrillos electrónicos y sus formas de interacción.
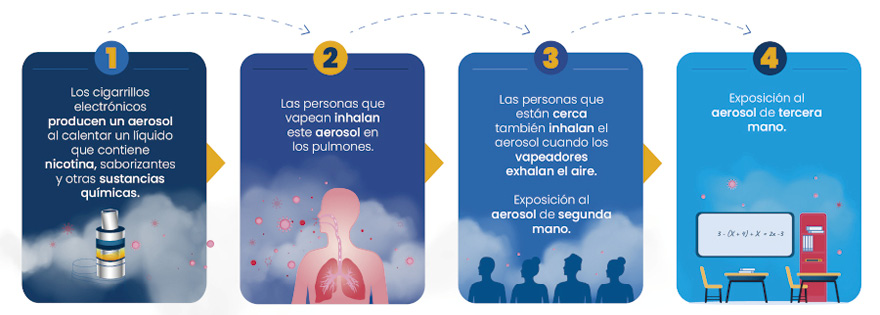
Fuente: Iván Francisco Álvarez / Neumocenter
Efectos agudos y crónicos del tabaquismo y el uso de sean sobre la salud
El tabaquismo y la exposición involuntaria al humo de tabaco o al aerosol generado por los SEAN afectan de manera adversa casi todos los órganos del cuerpo humano. Ambas formas de exposición se asocian con múltiples enfermedades crónicas y una reducción significativa de la calidad y expectativa de vida. En poblaciones jóvenes, persisten percepciones erróneas sobre la supuesta inocuidad de los SEAN o “productos de vapeo”, reforzadas por estrategias de mercadeo que los presentan como alternativas seguras al cigarrillo convencional. Sin embargo, la evidencia científica ha demostrado que los aerosoles producidos por estos dispositivos contienen nicotina, metales, compuestos orgánicos volátiles y sustancias irritantes con potencial tóxico.
Asimismo, otros productos inhalables, como las pipas de agua, se consideran de forma equivocada “menos dañinos” debido a la creencia de que el paso del humo por el agua lo purifica, lo cual carece de sustento científico.
A corto plazo, los efectos del consumo de tabaco o SEAN incluyen:
- Adicción a la nicotina.
- Asma y bronquitis aguda.
- Tos e irritación de vías respiratorias.
- Intoxicación nicotínica.
- Daño al ADN.
- Disminución del rendimiento físico y cognitivo.
- Alteraciones en el desarrollo cerebral.
- Pérdida de peso corporal.7
A largo plazo, los efectos crónicos del tabaquismo y del uso de SEAN se relacionan con enfermedades respiratorias, cardiovasculares, neurológicas y metabólicas, se resumen en la Figura 5 y las consecuencias de las diferentes formas de tabaquismo en la Figura 6. La nicotina altera la maduración de la corteza prefrontal, región clave para la planificación, el autocontrol y la toma de decisiones. En adolescentes, su consumo temprano favorece la impulsividad, la búsqueda de recompensas inmediatas y la vulnerabilidad a otras adicciones.
Figura 5.
Efectos sobre la salud de los productos de vapeo.

Fuente: Iván Francisco Álvarez / Neumocenter a partir de 7
Figura 6.
Consecuencias del tabaquismo convencional.

Fuente: Iván Francisco Álvarez / Neumocenter
Impacto del uso de SEAN a nivel pulmonar
Diversas investigaciones han descrito los mecanismos de daño pulmonar inducidos por los SEAN. Los aerosoles generados por estos dispositivos provocan alteraciones estructurales y funcionales en la mucosa de las vías respiratorias, incluyendo:
- Daño tisular mediado por enzimas proteolíticas (proteasas).
- Alteración de la proteína CFTR, vinculada a fibrosis quística y aumento de la viscosidad del moco.
- Hiperreactividad bronquial y aumento de la resistencia al flujo aéreo.
- Producción de citoquinas proinflamatorias y estrés oxidativo.
- Infiltración de células inmunes en el epitelio respiratorio.
- Disfunción del movimiento ciliar, que reduce la limpieza de la vía aérea.
- Alteración de la función neutrofílica y macrofágica.
- Modificación en la expresión génica de los mecanismos de defensa pulmonar.
- Citotoxicidad directa y disminución del reflejo de la tos.6,10
Estos mecanismos contribuyen al desarrollo de inflamación crónica, aumento de la susceptibilidad a infecciones respiratorias y mayor riesgo de daño estructural pulmonar en usuarios frecuentes.
Impacto del uso de SEAN en el asma
El uso de SEAN es especialmente prevalente entre adolescentes y jóvenes con diagnóstico de asma, en parte por la percepción de que son menos nocivos que los cigarrillos convencionales. Sin embargo, la evidencia indica lo contrario.
Una revisión sistemática reciente que incluyó 15 estudios observacionales (11 en adolescentes de América del Norte, Asia y Canadá) demostró una asociación significativa entre el uso de cigarrillos electrónicos y la presencia de asma, con una razón de odds ajustada (aOR) de 1,39 [IC 95%: 1,28–1,51], además de incrementos en la frecuencia de tos y ausentismo escolar por síntomas respiratorios.10
De igual modo, un estudio transversal realizado en Kuwait con 1.565 estudiantes de 16 a 19 años identificó que la exposición de segunda mano a aerosoles de SEAN dentro del hogar se asocia con síntomas de asma no controlada. Las razones de prevalencia ajustadas fueron de 1,49 (1,01–2,23) para exposición infrecuente (1–2 días/semana) y 1,53 (1,00–2,33) para asma activa. Cuando la exposición fue frecuente (≥3 días/semana), los valores aumentaron a 1,30 (1,04–1,59) para sibilancias actuales, 1,56 (1,13–2,16) para asma persistente y 1,88 (1,35–2,62) para asma no controlada.13
En conjunto, estos hallazgos respaldan que el uso de SEAN y la exposición pasiva a sus aerosoles constituyen un factor de riesgo emergente para el desarrollo y exacerbación del asma, especialmente en adolescentes y adultos jóvenes.
Impacto del uso de SEAN y otras formas de tabaquismo
Tabla 5.
Asociación entre otras enfermedades respiratorias, uso de SEAN y otras formas de tabaquismo.
EPOC: Enfermedad Pulmonar Obstructiva Crónica. ¿?: Falta de estudios a largo plazo. Nivel de evidencia fuerte +++, bueno ++, medio +.
|
Enfermedad |
Producto de tabaco |
Medida de efecto |
Nivel de evidencia |
|---|---|---|---|
|
EPOC |
Cigarrillo convencional |
OR:8,04 (3,99-16,2) |
++ |
|
EPOC |
Pipa de agua |
OR:3,18 (1,25-8,08) |
+++ |
|
EPOC |
Cigarrillo electrónico |
OR:2,94 (1,73-4,99) |
++ |
|
Cáncer pulmonar |
Cigarrillo convencional |
HR:13,1(9,90-17,3) |
+++ |
|
Cáncer pulmonar |
Pipa de agua |
OR:2,22(1,24-3,97) |
+++ |
|
Cáncer pulmonar |
Cigarrillo electrónico |
¿? |
Fuente: Iván Francisco Álvarez / Neumocenter elaboración propia a partir de datos de (14) Münzel T et al. European Heart Journal (2020) 41, 4057–4070.
EVALI: Lesión pulmonar aguda asociada al uso de cigarrillos electrónicos o productos de vapeo
La EVALI (E-cigarette or Vaping Product Use-Associated Lung Injury) se reconoce como una forma de lesión pulmonar aguda asociada al consumo de cigarrillos electrónicos o dispositivos de vapeo. Clínicamente, se caracteriza por un cuadro respiratorio y sistémico agudo en individuos con antecedente reciente de exposición a Sistemas Electrónicos de Administración de Nicotina (SEAN) u otros productos similares.
Un caso confirmado se define cuando se cumplen los siguientes criterios:
- Presencia de síntomas sistémicos inespecíficos (fiebre, escalofríos o taquicardia) acompañados de síntomas respiratorios (tos, disnea, hipoxemia o dolor torácico).
- Antecedente de uso de cigarrillos electrónicos o productos relacionados en los 90 días previos al inicio de los síntomas.
- Evidencia radiológica de opacidades pulmonares en estudios de imagen.
- Ausencia de infección en los estudios microbiológicos iniciales.
- Exclusión de otras causas plausibles (como neoplasias, enfermedades cardíacas o reumatológicas).9
Se considera caso probable cuando se cumplen los mismos criterios, pero se identifica una infección pulmonar demostrada por cultivo o PCR que el equipo clínico considera insuficiente para explicar completamente el cuadro clínico.
En una revisión sistemática y metaanálisis global liderada por Jurado J. y Álvarez I. et al. (datos no publicados, 2025), se recopilaron y analizaron los casos reportados de EVALI en distintas regiones del mundo. Los resultados mostraron que esta entidad afecta principalmente a adultos jóvenes, con una ligera predominancia masculina, y que la mayoría de los pacientes presentaba exposición a líquidos con tetrahidrocannabinol (THC), acetato de vitamina E u otras sustancias lipofílicas asociadas al daño pulmonar agudo.
Los hallazgos radiológicos más frecuentes incluyeron opacidades bilaterales en vidrio esmerilado y patrón intersticial difuso, mientras que los síntomas predominantes fueron disnea, tos, fiebre, dolor torácico y manifestaciones gastrointestinales inespecíficas. La revisión destacó una mortalidad global baja, pero no despreciable, con evolución favorable en la mayoría de los casos tras la suspensión del uso de SEAN y el tratamiento con corticosteroides sistémicos.
Estos resultados refuerzan la consideración de la EVALI como una condición emergente de importancia sanitaria global, que requiere fortalecimiento de la vigilancia epidemiológica, regulación de los productos de vapeo y educación continua del personal clínico para su diagnóstico y manejo oportunos.33
Impacto del uso de cigarrillos electrónicos durante el embarazo y la exposición postnatal
En situaciones especiales como el embarazo, el uso de cigarrillos electrónicos y otros SEAN representa un riesgo significativo para la salud materno-fetal. En la encuesta nacional más reciente de los Estados Unidos, se estimó que aproximadamente el 4,9% de las gestantes consumen SEAN, lo que pone de manifiesto una tendencia preocupante.
El consumo de nicotina a través de estos dispositivos es especialmente peligroso durante la gestación debido a que:
- La nicotina atraviesa con facilidad la barrera placentaria y así expone directamente al feto.
- Las concentraciones séricas de nicotina son hasta 15% más altas en los fetos que en las madres.
- Los receptores nicotínicos están distribuidos en múltiples tejidos, incluyendo el sistema musculoesquelético, la piel, el aparato respiratorio y el sistema nervioso autónomo, lo que amplifica los efectos tóxicos durante el desarrollo fetal.
Efectos de la exposición prenatal al tabaco y a los cigarrillos electrónicos
- La exposición pasiva o de segunda mano constituye un factor de riesgo para mortinato, parto pretérmino, bajo peso al nacer, malformaciones congénitas y trastornos respiratorios en los primeros años de vida.13
- El daño en el crecimiento y desarrollo pulmonar incluye reducción del calibre de la vía aérea, alteración de la función pulmonar e incremento del riesgo de sibilancias en lactantes y preescolares, así como mayor probabilidad de asma severa en edades posteriores.
- El daño en el desarrollo cerebral se asocia con un mayor riesgo de trastornos del aprendizaje, déficit de atención e hiperactividad, y con un incremento del riesgo de síndrome de muerte súbita del lactante.
- El riesgo de desenlaces adversos del embarazo también aumenta, incluyendo bajo peso al nacer, parto pretérmino, desprendimiento prematuro de placenta y mortinato.
- Asimismo, se ha descrito un mayor riesgo de paladar hendido, sobrepeso infantil y alteraciones metabólicas en etapas tempranas de la vida.15
Efectos de la exposición postnatal al humo o aerosol de tabaco y vapeo
La exposición posterior al nacimiento a los aerosoles de cigarrillos electrónicos o al humo de tabaco tradicional provoca:
- Aumento de la prevalencia y severidad del asma.
- Disminución de la respuesta terapéutica a los corticoides inhalados en el control del asma.
- Incremento de la severidad de infecciones respiratorias virales o bacterianas, como bronquiolitis y neumonía.
- Mayor frecuencia de tos y síntomas respiratorios persistentes.
- Reducción progresiva de la función pulmonar desde edades tempranas.15
Efectos de la exposición al tabaquismo convencional y electrónico de segunda y tercera mano sobre la salud de la población pediátrica
Tales efectos perjudiciales observados en niños y adolescentes incluyen adicción temprana a la nicotina, trastornos respiratorios como asma y bronquitis, tos persistente, alteraciones genéticas y disminución del rendimiento físico, así como un impacto negativo en el desarrollo cerebral.7
Entre los efectos clínicos descritos se destacan:
- Exacerbaciones del asma y de la enfermedad pulmonar obstructiva crónica (EPOC).
- Síntomas irritativos tales como dolor de cabeza, boca seca, tos y ardor ocular, asociados con niveles elevados de cotinina y acroleína. Esta última sustancia ha sido identificada como un agente carcinogénico capaz de inducir daño en el ADN o interferir con sus mecanismos de reparación.
- Evidencia científica emergente indica que la exposición pasiva al aerosol de los cigarrillos electrónicos puede provocar alteraciones respiratorias y celulares similares a las del humo convencional. No obstante, la mayoría de los estudios disponibles presentan tamaños muestrales pequeños y duraciones de seguimiento limitadas, por lo que se requiere mayor investigación longitudinal que permita cuantificar el impacto real de esta exposición sobre la salud pediátrica.
La Figura 7 resume las principales consecuencias del tabaquismo pasivo y de tercera mano en la infancia, destacando los mecanismos fisiopatológicos implicados y los efectos a corto y largo plazo.
Figura 7.
Consecuencias del tabaquismo de segunda mano.

Fuente: Iván Francisco Álvarez / Neumocenter
Prevención de las diferentes formas de tabaquismo
El consumo de tabaco tanto en su forma convencional de combustión como mediante cigarrillos electrónicos continúa representando uno de los principales desafíos para la salud pública mundial. Las estrategias de control y prevención del tabaquismo constituyen componentes esenciales de las políticas sanitarias globales.
Durante las últimas décadas, las intervenciones de salud pública han logrado disminuir la iniciación al consumo, reducir la exposición pasiva y promover la cesación en millones de personas. Se estima que los esfuerzos internacionales para el control del tabaco han evitado alrededor de 8 millones de muertes prematuras, con un aumento promedio en la esperanza de vida de 2,3 años en hombres y 1,6 años en mujeres. Sin embargo, persiste una brecha importante: se proyecta que aproximadamente 5,6 millones de adolescentes menores de 18 años podrían morir prematuramente por enfermedades relacionadas con el tabaquismo si no se intensifican las acciones de prevención.16
Desde la perspectiva pediátrica, el abordaje preventivo debe contemplar tres escenarios clínicos:
- Niños y adolescentes que nunca han probado productos de tabaco, pero pueden estar expuestos.
- Niños y adolescentes que han experimentado con algún producto de tabaco.
- Adolescentes consumidores habituales o con signos de dependencia nicotínica.
Con base en estos escenarios, se han propuesto intervenciones preventivas regulatorias y no regulatorias, aplicables en los niveles individual, escolar y comunitario.16
Intervenciones preventivas regulatorias
Estas acciones, impulsadas por entidades municipales, departamentales y nacionales, buscan limitar el acceso y reducir la exposición a productos de tabaco y vapeo mediante la aplicación de políticas públicas, tales como:
- Restricciones de venta a menores de edad (menores de 18 o 21 años, según la legislación local).
- Prohibición de aditivos saborizantes y de envases con figuras o colores atractivos para niños y adolescentes.
- Regulación del marketing y la publicidad, así como la obligación de incluir advertencias sanitarias gráficas en los empaques.
- Incremento de impuestos y control de precios, que ha demostrado reducir significativamente la prevalencia de consumo, sobre todo entre jóvenes y grupos de bajos ingresos.
- Prohibición de fumar o vapear en lugares públicos y laborales.
Diversos estudios han mostrado que los impuestos más altos y las restricciones en publicidad producen descensos sostenidos en el consumo, reforzando la efectividad de las políticas regulatorias.16
Intervenciones preventivas no regulatorias
Las estrategias no regulatorias se desarrollan en distintos niveles de acción y se centran en la educación, acompañamiento familiar y asesoramiento clínico.
1. Estrategias basadas en el individuo
- Monitoreo parental. El acompañamiento de los padres incluido el conocimiento de las actividades, amistades y uso de medios digitales de los hijos actúa como un factor protector. La literatura reporta una reducción del riesgo de consumo de cigarrillo electrónico (OR ajustado = 0,74; IC 95% 0,62–0,89) y de cigarrillo convencional (OR = 0,60; IC 95% 0,50–0,72) en adolescentes cuyos padres ejercen supervisión activa.16
- Prácticas de crianza y entorno digital. Un menor uso de internet y una comunicación familiar adecuada reducen la intención de iniciar el consumo de cigarrillos electrónicos.17
- Intervenciones tecnológicas. Estrategias basadas en videojuegos, aplicaciones móviles o mensajes de texto mejoran las percepciones de riesgo y las actitudes anti-vapeo, especialmente entre jóvenes con acceso constante a dispositivos electrónicos.18
- Tamización y asesoramiento médico. La educación preventiva en consultas de atención primaria se asocia con mayor conocimiento y reducción del riesgo de consumo de tabaco entre adolescentes.19
- Intervención del profesional de salud. Los entornos de atención primaria son espacios ideales para el diálogo preventivo y la educación antitabaco, fortaleciendo la credibilidad de los mensajes. Las intervenciones combinadas entre pediatras y otros profesionales de salud favorecen conversaciones efectivas sobre los riesgos del tabaquismo.20
Durante la consulta pediátrica se recomienda:
- Preguntar si familiares o amigos consumen tabaco o vapean.
- Indagar si el niño o adolescente ha probado algún producto de tabaco.
- Explorar las razones personales para evitar su consumo.
- Explicar los riesgos y consecuencias.
- Entregar recursos educativos y materiales para la prevención y cesación.
2. Estrategias de prevención en el entorno escolar
Las intervenciones escolares más efectivas integran liderazgo entre pares, habilidades socioemocionales y entornos educativos libres de humo y vapeo. Las acciones que fortalecen la competencia social y la participación activa del estudiante han mostrado impacto a largo plazo en la reducción del tabaquismo juvenil.21
Aunque las políticas libres de vapeo presentan resultados variables, la evidencia respalda las estrategias que abordan factores de riesgo modificables, como la exposición familiar al tabaco, el bajo nivel socioeconómico o la falta de actividades deportivas. Los adolescentes que comienzan a fumar a edades más tempranas presentan mayor probabilidad de desarrollar adicción a la nicotina.16
3. Estrategias de prevención en la comunidad
A nivel comunitario, las campañas de comunicación y educación masiva han contribuido a reducir la prevalencia del tabaquismo, aunque persisten desafíos. Muchos jóvenes perciben erróneamente los cigarrillos electrónicos como menos dañinos que los convencionales. Por ello, se recomienda reforzar la educación pública, mejorar la identificación de fuentes de información confiables y promover el uso responsable de redes sociales para difundir mensajes preventivos.16, 22, 23
El modelo Communities That Care (CTC) ha demostrado una reducción sostenida del inicio del tabaquismo hasta nueve años después de la intervención, particularmente en adolescentes varones.24
Además, se considera prioritario que la legislación prohíba la venta y el uso de dispositivos de vapeo a menores de edad y en lugares públicos, garantizando su cumplimiento efectivo.
En la Figura 8 se detallan algunas medidas preventivas de vapeo dado el impacto que ha tomado en los últimos años.
Figura 8.
Material educativo para la prevención del vapeo.

Fuente: Iván Francisco Álvarez / Neumocenter
Educación y refuerzo positivo
La educación preventiva debe complementarse con mensajes positivos y motivacionales que promuevan estilos de vida saludables y libres de nicotina. Trabajar con niños y adolescentes en el desarrollo de habilidades de afrontamiento, pensamiento crítico y autoestima fortalece los factores de protección frente al tabaquismo y al uso de cigarrillos electrónicos.
Tratamiento del tabaquismo
El trastorno por consumo de tabaco constituye un diagnóstico clínico cuyo manejo forma parte de la práctica habitual en pediatría.7 Una vez reconocida la dependencia a la nicotina, es fundamental realizar un abordaje integral que incluya intervención médica, apoyo psicológico, educación familiar y estrategias de seguimiento continuo.
Adicción a la nicotina
La nicotina es el principal agente responsable de la dependencia tanto del tabaco convencional como de los SEAN. Actúa como un compuesto psicoactivo y altamente adictivo, con capacidad para generar efectos directos en el sistema nervioso central.
Tras su inhalación o absorción, la nicotina alcanza el cerebro en pocos segundos, donde se une a los receptores colinérgicos nicotínicos, y desencadena la liberación de neurotransmisores como dopamina, noradrenalina, acetilcolina y glutamato. Esta respuesta neuroquímica produce sensaciones de placer, bienestar y alivio del estrés, lo que refuerza el deseo de repetir el consumo y perpetúa el hábito de fumar o vapear.
Con la exposición continua, el sistema nervioso se adapta a la presencia de nicotina, desarrollando tolerancia y dependencia física y psicológica. La tolerancia se produce cuando el organismo requiere dosis mayores para experimentar los mismos efectos, mientras que la dependencia física se manifiesta mediante síntomas de abstinencia cuando se interrumpe el consumo. La necesidad imperiosa de volver a usar nicotina incluso tras períodos cortos de abstinencia favorece el paso del consumo ocasional al uso diario.
La exposición prolongada modifica los circuitos cerebrales de recompensa y motivación, alterando la regulación dopaminérgica y fortaleciendo la conducta adictiva. Estos cambios explican por qué la adicción a la nicotina tiende a mantenerse incluso después de largos intentos de cesación.
Aspectos neurobiológicos y genéticos
Durante la adolescencia, el cerebro atraviesa una etapa crítica de maduración. En este periodo, la nicotina exógena interfiere con la función de los receptores nicotínicos de acetilcolina, afectando procesos de neurodesarrollo, aprendizaje y plasticidad neuronal. Este efecto ha llevado a considerar la nicotina como una sustancia neurotóxica y potencialmente teratogénica en el sistema nervioso en desarrollo.
Asimismo, la investigación genética ha identificado polimorfismos asociados con la adhesión celular y la matriz extracelular que predisponen a la dependencia de nicotina y otras drogas. Estos hallazgos respaldan la hipótesis de una base genética común entre distintas adicciones, donde los mecanismos neuronales y de recompensa desempeñan un papel clave en la vulnerabilidad individual.
Síndrome de abstinencia de nicotina
La abstinencia de nicotina va más allá del simple deseo de fumar; involucra una serie de manifestaciones físicas, emocionales y cognitivas provocadas por la falta de estimulación nicotínica en el cerebro. (Figura 9)
Figura 9.
Síntomas de abstinencia a la nicotina.

Fuente: Iván Francisco Álvarez / Neumocenter elaboración propia a partir de datos de 11 Fenech A, et al. Arch Dis Child Educ Pract Ed 2024;109:60–65. doi:10.1136/archdischild-2022-324752
Los síntomas más comunes incluyen:
- Ansiedad o inquietud.
- Tristeza o depresión.
- Dificultad para concentrarse.
- Disminución del placer o anhedonia.
- Aumento del apetito o del peso corporal.
- Insomnio o alteraciones del sueño.
- Irritabilidad y frustración.7
Estos síntomas, aunque transitorios, son un factor determinante de recaídas si no se manejan adecuadamente mediante apoyo psicológico o farmacológico.
La adicción a la nicotina puede desarrollarse en un corto periodo, incluso tras pocos episodios de uso. Cuanto más temprano ocurre el inicio del consumo, mayor es la probabilidad de desarrollar
dependencia severa. Además, la evidencia indica que la exposición a nicotina en etapas tempranas puede aumentar el riesgo de abuso posterior de otras sustancias psicoactivas, debido a la sensibilización del sistema dopaminérgico y la alteración de los mecanismos de control del impulso.7
Herramientas para la evaluación de la dependencia a la nicotina
La evaluación del grado de dependencia a la nicotina constituye un paso fundamental para orientar el tratamiento del tabaquismo, tanto en adultos como en población pediátrica y adolescente. Existen múltiples instrumentos validados que permiten cuantificar la severidad de la adicción y establecer estrategias terapéuticas personalizadas.
1. Cuestionario de dependencia de la nicotina (Fagerström)
Una de las herramientas más utilizadas es la Escala de Dependencia de la Nicotina de Fagerström, diseñada para estimar el nivel de dependencia física y psicológica en fumadores activos. El cuestionario original evalúa aspectos como:
- número de cigarrillos consumidos al día,
- dificultad para abstenerse de fumar,
- necesidad de fumar durante las primeras horas de la mañana,
- grado de control percibido sobre el hábito.
En población pediátrica y adolescente, se utiliza una versión modificada del Cuestionario de tolerancia de Fagerström, adaptada para reflejar los patrones de consumo en etapas tempranas. Este instrumento consta de siete ítems tipo Likert, salvo una pregunta final que evalúa la frecuencia de consumo en las primeras horas del día (Tabla 6a).7,25
El puntaje obtenido clasifica a los individuos en niveles de dependencia baja, moderada o alta, lo que permite orientar la necesidad de intervención intensiva o tratamiento farmacológico.
Tabla 6a.
Versión modificada del Cuestionario de Tolerancia de Fagerström para adolescentes.
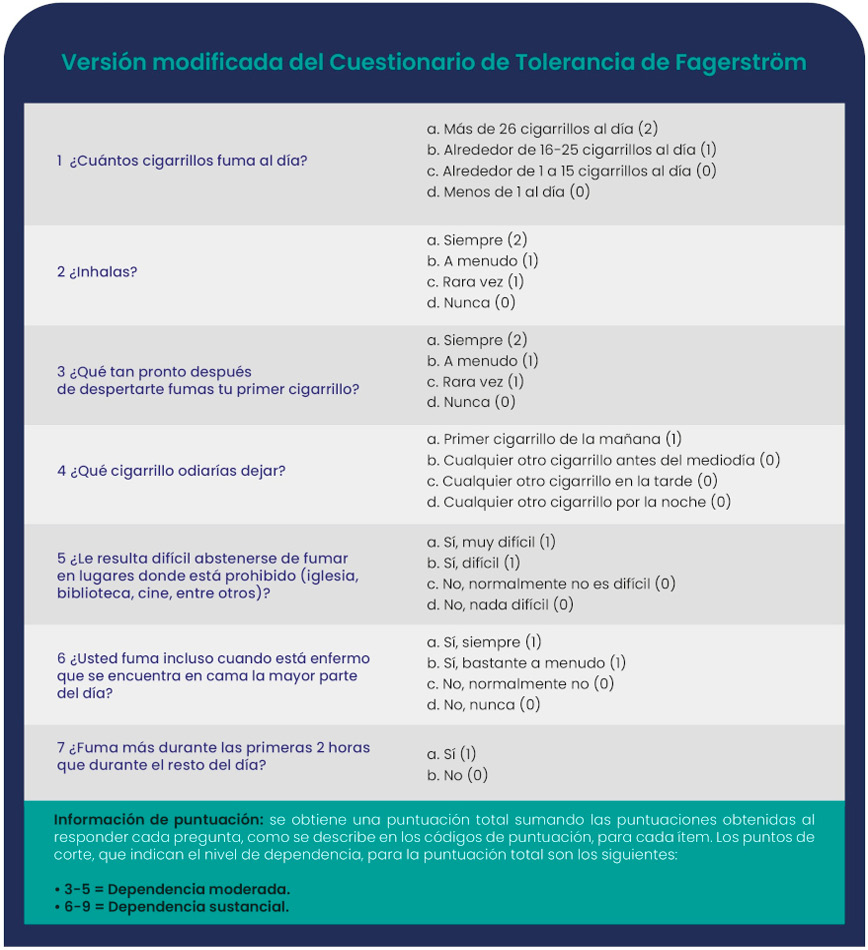
Fuente: autorizado y adaptado de (25) Prokhorov AV, Pallonen UE, Fava JL, Ding L, Niaura R. Measuring nicotine dependence among high-risk adolescent smokers. Addict Behav. 1996 Jan-Feb;21(1):117-27. doi: 10.1016/0306-4603(96)00048-2.
2. Lista de verificación “Hooked on Nicotine Checklist” (HONC)
Otra herramienta ampliamente aplicada en adolescentes es la Hooked on Nicotine Checklist (HONC), que valora la pérdida de autonomía sobre el consumo de nicotina. Consta de 10 preguntas dicotómicas (sí/no) que identifican el momento en que el usuario comienza a experimentar pérdida de control sobre el uso de cigarrillos, vapeadores u otros productos que contienen nicotina.
Cada respuesta afirmativa se califica con un punto, y cualquier puntuación mayor a cero se considera indicativa del inicio del proceso adictivo. El HONC ha mostrado alta sensibilidad para detectar dependencia temprana, incluso en adolescentes que fuman de forma esporádica (Tablas 6b y 6c).7,26
Tabla 6b.
Lista de verificación para enganchados a nicotina.
|
1. ¿Alguna vez has intentado dejar de fumar, pero no has podido? |
SI |
NO |
|
2. ¿Fuma ahora porque le resulta muy difícil dejar de fumar? |
SI |
NO |
|
3. ¿Alguna vez te has sentido adicto al tabaco? |
SI |
NO |
|
4. ¿Alguna vez ha tenido fuertes ansias de fumar? |
SI |
NO |
|
5. ¿Alguna vez has sentido que realmente necesitabas un cigarrillo? |
SI |
NO |
|
6. ¿Es difícil evitar fumar en lugares donde no se debe fumar, como la escuela? |
SI |
NO |
|
Cuando intentaste dejar de fumar. . . (o, cuando hace tiempo que no consumes tabaco...) |
||
|
7. ¿Le resultó difícil concentrarse porque no podía fumar? |
SI |
NO |
|
8. ¿Te sentiste más irritable porque no podías fumar? |
SI |
NO |
|
9. ¿Sentiste una fuerte necesidad o necesidad de fumar? |
SI |
NO |
|
10. ¿Te sentiste nervioso, inquieto o ansioso porque no podías fumar? |
SI |
NO |
Fuente: autorizado y adaptado de (26) Wheeler KC, Fletcher KE, Wellman RJ, Difranza JR. Screening adolescents for nicotine dependence: the Hooked On Nicotine Checklist. J Adolesc Health. 2004 Sep;35(3):225-30. doi: 10.1016/j.jadohealth.2003.10.004
Tabla 6c.
Lista de verificación de nicotina al vapear.
|
1. ¿Alguna vez has intentado dejar de vapear, pero no has podido? |
SI |
NO |
|
2. ¿Vapeas ahora porque es muy difícil dejarlo? |
SI |
NO |
|
3. ¿Alguna vez te has sentido adicto al vapeo? |
SI |
NO |
|
4. ¿Alguna vez ha tenido fuertes antojos de vapear? |
SI |
NO |
|
5. ¿Alguna vez has sentido que realmente necesitabas vapear? |
SI |
NO |
|
6. ¿Es difícil evitar vapear en lugares donde no se debe hacerlo, como la escuela? |
SI |
NO |
|
Cuando intentaste dejar de vapear. . . (o, cuando no has vapeado por un tiempo...) |
||
|
7. ¿Le resultó difícil concentrarte porque no podías vapear? |
SI |
NO |
|
8. ¿Te sentiste más irritable porque no podías vapear? |
SI |
NO |
|
9. ¿Sentiste una fuerte necesidad o necesidad de vapear? |
SI |
NO |
|
10. ¿Te sentiste nervioso, inquieto o ansioso porque no podías vapear? |
SI |
NO |
Fuente: autorizado y adaptado de (7) American Academy of Pediatrics. Editors: Harold J. Farber and Matthew P. Bars. Preventing and Treating Tobacco and Nicotine use in Pediatrics: considerations for clinicians. A Clinical Support Chart, 2023
3. Penn State Electronic Cigarette Dependence Index (PS-ECDI)
Para la evaluación de la dependencia asociada al uso de cigarrillos electrónicos, se recomienda el empleo del Penn State Electronic Cigarette Dependence Index (PS-ECDI), una herramienta desarrollada por Foulds et al. en el Penn State Center for Research on Tobacco and Health (Penn State College of Medicine).
El cuestionario original fue diseñado para cuantificar la intensidad de la dependencia a los cigarrillos electrónicos en usuarios actuales o exfumadores, adaptando los principios de la escala de Fagerström a las particularidades del vapeo. Evalúa diez ítems relacionados con frecuencia de uso, aparición de síntomas de abstinencia, necesidad de vapear tras despertar, dificultad para abstenerse en lugares restringidos, y presencia de ansiedad o irritabilidad ante la abstinencia.
Cada pregunta puede puntuarse de manera binaria o por rangos de frecuencia, generando una escala de dependencia de 0 a 20 puntos. Los valores bajos (0–3) indican dependencia mínima, mientras que las puntuaciones superiores a 13 reflejan dependencia severa. Esta herramienta ha demostrado validez y consistencia interna en estudios con grandes muestras de usuarios de cigarrillos electrónicos y es actualmente uno de los instrumentos más empleados para investigación clínica y vigilancia epidemiológica en el contexto del vapeo.34
4. Pruebas de laboratorio complementarias
Además de los instrumentos psicométricos, se dispone de métodos objetivos de laboratorio que aportan información complementaria sobre la exposición y dependencia a la nicotina. Entre ellos se incluyen:
- Determinación de monóxido de carbono (CO) en el aire espirado que refleja la exposición reciente al humo de tabaco.
- Medición de cotinina principal metabolito de la nicotina en muestras biológicas como orina, sangre o saliva, que permite estimar la cantidad de nicotina absorbida y la intensidad del consumo.6,7
Estas pruebas resultan útiles para la validación del diagnóstico, el seguimiento de la abstinencia y la evaluación de la efectividad del tratamiento en programas de cesación tabáquica.
Principios básicos del tratamiento de la dependencia de productos del tabaco
Existen intervenciones efectivas para apoyar la cesación del tabaquismo y del uso de cigarrillos electrónicos que incluyen estrategias conductuales y terapias farmacológicas aprobadas por la Food and Drug Administration (FDA).
El tratamiento debe adaptarse al nivel de dependencia, la edad, el entorno familiar y la motivación del paciente.
Principios básicos del tratamiento
- Identificar el consumo y la dependencia de productos de tabaco o nicotina.
- Fomentar la motivación del paciente para dejar el consumo, mediante educación y asesoramiento empático.
- Aplicar farmacoterapia aprobada, específica para la cesación tabáquica o del vapeo, cuando esté clínicamente indicada, para controlar los síntomas de abstinencia.
- Implementar estrategias conductuales que ayuden a manejar la abstinencia, resistir el impulso de consumo y evitar las señales ambientales que perpetúan el hábito.7
El tratamiento de la dependencia nicotínica en adolescentes puede ser desafiante; sin embargo, cuando se utiliza un abordaje integral, los resultados suelen ser favorables. Aunque la evidencia sobre la farmacoterapia en este grupo aún es limitada, los estudios muestran una adecuada tolerancia y seguridad, sin eventos adversos graves comparados con placebo.
Es esencial abordar también los factores que perpetúan el consumo, como la influencia de pares, la falta de motivación interna, la comorbilidad psiquiátrica y el uso simultáneo de otras sustancias. Estos elementos refuerzan la continuidad del tabaquismo o vapeo en adolescentes y deben ser considerados dentro del plan terapéutico. (Figura 10)
Figura 10.
Claves terapéuticas para el manejo del tabaquismo.

Fuente: Iván Francisco Álvarez / Neumocenter
Abordaje del adolescente
El éxito terapéutico depende de una comunicación empática y del respeto por la autonomía del paciente. Se recomienda:
Preguntas clave para la consulta:
- ¿Alguien en tu familia fuma o vapea?
- ¿Alguno de tus amigos fuma o usa cigarrillos electrónicos?
- ¿Has probado alguna vez un producto de tabaco o un dispositivo de vapeo?
- ¿Cuándo fue la última vez que lo usaste?
- Si la respuesta es no, ayude al joven a desarrollar habilidades de rechazo y reforzar sus razones para mantenerse libre de nicotina.
- Si la respuesta es sí, explore sus motivos personales para abandonar el consumo y construya metas alcanzables de cambio.
Consejos para el profesional de salud:
- Utilizar términos familiares y ejemplos adaptados al contexto cultural del paciente.
- Favorecer un ambiente confidencial y seguro para la conversación.
- Pedir autorización antes de abordar el tema del tabaquismo o la adicción al vapeo, especialmente si hay padres o cuidadores presentes.
Modelo ACT (Preguntar – Aconsejar – Tratar)
El modelo ACT, propuesto por la American Academy of Pediatrics (AAP), ofrece tres pasos simples para incorporar el abordaje del tabaquismo en cada encuentro clínico pediátrico:
- Preguntar de manera sistemática sobre el consumo de productos de tabaco o vapeo.
- Aconsejar el abandono, utilizando mensajes breves, positivos y centrados en el paciente.
- Tratar, ofreciendo asesoramiento, seguimiento y recursos disponibles (presenciales o digitales).
Este modelo se ha diseñado para permitir intervenciones breves y efectivas, sin interrumpir el flujo habitual de trabajo clínico. La AAP ofrece una guía completa en línea en: www.aap.org/youthcessation.
Utilice el Modelo ACT (Preguntar - Aconsejar - Tratar)
Utilice la estrategia de asesoramiento centrado en el paciente. En lo posible asesorar al adolescente de manera confidencial. Ver la ruta de asesoramiento.
Figura 11.
Hoja de asesoramiento centrado en el paciente.

Tratamiento de la dependencia de la nicotina y otras sustancias
Tratamiento no farmacológico
El apoyo conductual constituye la base del tratamiento y puede realizarse en modalidad presencial, telefónica o virtual, con eficacia comparable entre formatos. Generalmente se ofrecen entre 4 y 8 sesiones, adaptadas al nivel de dependencia del paciente. (Tabla 7)
Tabla 7.
Estrategias de cesación no farmacológica.
|
Estrategias |
Ejemplo de orientación |
|---|---|
|
Sustituto |
|
|
Permanecer ocupado |
|
|
Aprender a disfrutar la respiración |
|
|
Reconocer y administrar señales sociales |
|
|
Desarrollas habilidades de rechazo para fumar |
Si le ofrecen un producto de tabaco o vapeo, diga “No, gracias” “No uso (tabaco y/o cigarrillos electrónicos)”. |
|
Cambiar la percepción del tabaquismo |
Informar al paciente acerca del impacto negativo del vapeo (impacto en el rendimiento deportivo, académico, salud mental y emocional, etc) |
|
Autoregistro del cambio |
|
Fuente: autorizado y adaptado de 7 American Academy of Pediatrics. Editors: Harold J. Farber and Matthew P. Bars. Preventing and Treating Tobacco and Nicotine use in Pediatrics: considerations for clinicians. A Clinical Support Chart, 2023
Principales modalidades de intervención:
A. Terapia cognitivo-conductual (TCC)
Ayuda al paciente a identificar los factores desencadenantes del consumo (personas, lugares o situaciones) y a desarrollar habilidades para prevenir recaídas. Se enfatiza el aprendizaje de técnicas de afrontamiento y relajación, y la reestructuración de pensamientos asociados al consumo compulsivo.
B. Entrevistas motivacionales
Utilizan un enfoque centrado en el paciente para explorar ambivalencias y reforzar la autoeficacia. El consejero destaca las discrepancias entre los valores del joven y su conducta actual, ayudándolo a construir una motivación intrínseca para el cambio. Este método ha mostrado tasas de cesación más altas que los consejos breves o la atención habitual.
C. Terapias basadas en la conciencia plena
Buscan desarrollar atención consciente hacia las sensaciones y pensamientos que provocan el deseo de fumar o vapear, lo que permite reconocerlos sin actuar impulsivamente. Los pacientes aprenden a tolerar emociones negativas sin recurrir al consumo. La evidencia sugiere que este enfoque mejora la regulación emocional y reduce el riesgo de recaída.
D. Apoyo telefónico y líneas de ayuda
En varios países existen líneas gratuitas para dejar de fumar o vapear, que proporcionan información, seguimiento y materiales educativos. En América Latina, la OPS/PAHO dispone de recursos en www.paho.org.
E. Intervenciones digitales
El uso de mensajes de texto, aplicaciones móviles y redes sociales ha demostrado aumentar las tasas de abandono del vapeo entre adolescentes. En un ensayo clínico aleatorizado, un programa de mensajería móvil se asoció con un incremento significativo de la cesación autoinformada entre usuarios jóvenes de cigarrillos electrónicos.27
En la Tabla 8 se resumen los pasos recomendados para dejar de consumir productos de tabaco integrando la terapia no farmacológica y farmacológica; y en la Tabla 9, se enfatiza el enfoque para la toma de decisiones en relación con medicamentos.
Tabla 8.
Pasos para dejar de consumir productos de tabaco en niños y adolescentes.
|
PASOS |
ORIENTACIÓN |
|---|---|
|
1. Ayude a la persona a identificar su motivación para dejar el uso de productos de tabaco/nicotina. |
La preparación para el cambio implica los siguientes conceptos clave: 1. Importancia: ¿Qué importancia tiene realizar el cambio? (¿Puedo parar cuando quiera? ¿Simplemente no es importante para mí ahora?). 2. Confianza: ¿Qué tan seguros están de poder realizar el cambio? (“Quiero parar, pero no puedo hacerlo ahora porque...”) |
|
2. Ayude a la persona a identificar estrategias para gestionar señales sociales relacionadas con uso de productos del tabaco/nicotina. |
Nota: Para los adolescentes, las señales sociales, el consumo de otras sustancias y las condiciones psiquiátricas coexistentes pueden ser importantes para reforzar el consumo continuo de productos de tabaco. Para los adultos, la adicción física a la nicotina suele ser una barrera importante para dejar de consumir productos de tabaco. |
|
3. Ayude a la persona a encontrar estrategias para manejar síntomas de abstinencia y la compulsión al consumo de productos del tabaco/nicotina. |
Se pueden utilizar medicamentos para suprimir la abstinencia.
Se pueden utilizar medicamentos de terapia de reemplazo de nicotina de acción más corta aprobados por la FDA (por ejemplo, pastillas de chicle de nicotina) según sea necesario, solo o en combinación con otra farmacoterapia para controlar los síntomas de abstinencia. ¿Qué hacer frente a la abstinencia?
|
|
4. Crear asociaciones aversivas contra el tabaquismo. |
Un ejemplo es el “frasco de trasero que tose”. Dirija a los pacientes que fuman a: Coloque las colillas y las cenizas en un frasco limpio con tapa de rosca. Llene el frasco hasta un tercio de su capacidad con agua. Antes del siguiente cigarrillo, desenrosque el frasco y sienta el mal olor. Esta experiencia negativa puede ayudar a romper la asociación positiva con el tabaco. |
|
5. Buscar apoyo |
Llamar a profesionales expertos en el tema. Buscar ayudas en Aplicaciones:
|
|
6. Si la persona está lista para dejar de consumir productos de tabaco, desarrolle un plan para dejar su consumo y establezca una fecha para “dejar de consumir”. |
– Los cambios y apoyos sociales que serán necesarios para detener el consumo. – Manejar las señales sociales/emocionales para consumir productos de tabaco. – Manejar la abstinencia de nicotina.
|
|
7. Si la persona no está lista para detenerse, considere pasos intermedios. |
|
Fuente: autorizado y adaptado de 7 American Academy of Pediatrics. Editors: Harold J. Farber and Matthew P. Bars. Preventing and Treating Tobacco and Nicotine use in Pediatrics: considerations for clinicians. A Clinical Support Chart, 2023
Tabla 9.
Enfoque para la toma de decisiones en relación con medicamentos.
|
Consideraciones |
Chicles/Pastillas de Nicotina |
Parche de Nicotina |
Vareniclina |
Bupropión |
|---|---|---|---|---|
|
Ventajas |
No administrar este medicamento cuando el paciente aún no está listo para dejar el consumo de productos de tabaco. Disponible sin fórmula médica. |
|
Es el medicamento más eficaz, cuando se utiliza como monoterapia. |
Puede ser útil si el paciente también tiene problemas de ansiedad o depresión. |
|
Desventajas |
Es posible que sea necesario utilizarlo varias veces al día para controlar la abstinencia. |
|
Efectos secundarios más comunes incluyen: náuseas, insomnio, sueños vívidos y estreñimiento. Estos efectos secundarios generalmente mejoran con el tiempo. |
Puede causar insomnio, boca seca, dolor de garganta, dolores de cabeza o picazón. |
|
Para tener en cuenta |
No puede masticarse como un chicle común. Si se traga la nicotina, puede causar náuseas e hipo. Puede usarse como “premedicación” antes de momentos en los que el paciente tenga mayor riesgo de consumir tabaco. Si hay dificultades para masticar, el paciente puede usar una pastilla en lugar del chicle. Puede combinarse con otros medicamentos para la dependencia del tabaco. |
Se puede retirar antes de acostarse si hay problemas con sueños desagradables. |
Puede iniciarse antes que de que el paciente esté listo para dejar el consumo de productos de tabaco. |
Está contraindicado si el paciente tiene un trastorno convulsivo, trauma craneal grave, anorexia/bulimia, un ataque cardíaco reciente o angina inestable. No puede usarse si el paciente ha tomado un inhibidor de la monoaminooxidasa (IMAO) en los últimos 14 días. Es más efectivo cuando se combina con vareniclina y/o un parche de nicotina. |
Fuente: autorizado y adaptado de 7 American Academy of Pediatrics. Editors: Harold J. Farber and Matthew P. Bars. Preventing and Treating Tobacco and Nicotine use in Pediatrics: considerations for clinicians. A Clinical Support Chart, 2023
Tratamiento farmacológico
En casos de dependencia moderada o severa, y cuando las intervenciones conductuales no son suficientes, puede considerarse la farmacoterapia bajo supervisión médica.
Terapia de reemplazo con nicotina (TRN): parches, chicles o tabletas, adaptadas según edad y nivel de dependencia.
Bupropión y vareniclina: no están aprobados universalmente para menores de 18 años, pero su uso puede evaluarse de forma individual bajo indicación especializada.
Es indispensable educar al paciente y su familia sobre los posibles efectos secundarios, reforzar la adherencia y combinar el tratamiento con acompañamiento psicológico.
Enfoque clínico y medicamentos
Antes de iniciar cualquier tratamiento farmacológico en niños o adolescentes, es esencial realizar una evaluación individualizada y discutir el plan con los cuidadores y el propio paciente, buscando la estrategia más adecuada para cada caso.
En la Tabla 9 se resume el enfoque de toma de decisiones sobre el uso de medicamentos, y en la Tabla 10 se presentan los principales fármacos indicados para el manejo de la dependencia a la nicotina, junto con las recomendaciones de uso y dosificación según la evidencia más reciente.
Tabla 10.
Farmacoterapia para la adicción al tabaco. Dosificación de medicamentos y otra información práctica.
|
Consideraciones |
Chicles/Pastillas de Nicotina |
Parche de Nicotina |
Vareniclina |
Bupropión |
|---|---|---|---|---|
|
Dosificación |
- 1er cigarrillo >30 minutos después de despertarse, use el chicle/pastilla de 2 mg. - 1er cigarrillo <30 minutos después de despertarse, use el chicle/pastilla de 4mg. - Si es necesario para que las personas que fuman <10 cig/día se sientan cómodas, se pueden recetar un chicle/ pastilla de 4mg. |
- <10 cig/día, comenzar con 14 mg todos los días (paso 2) durante >6 semanas >10 cig/d, comenzar con 21 mg todos los días. (Paso 1) durante >6 semanas. - Quienes fuman < 10 cig/día pueden usar 21 mg todos los días (paso 1) |
- Comience <1 semana antes de la fecha prevista para dejar de fumar: 0,5 mg por vía oral todas las mañanas durante las 3 días y luego 0,5 por vía oral 2 veces al día durante 4 días. Luego 1mg oral 2 dos veces al día durante 11 semanas a 6 meses. |
Días 1 a 3: 150mg por vía oral todas las mañanas y luego día 4 a semama 12 (o fin del día del tratamiento): 150mg SR dos veces al día o 300mg XL por vía oral todas las mañanas. |
|
¿Cómo utilizar? (instrucciones para el paciente) |
- Mastique lentamente hasta que sienta un sabor picante o un leve cosquilleo (aproximadamente 15 masticaciones lentas o 1 minuto), luego manténgalo durante 1 minuto entre la mejilla y la encía. - Repita, colocando el chicle en otra zona de la boca entre la mejilla y la encía. Evite beber o comer cualquier cosa, excepto agua durante al menos 15 minutos antes y después de usar el chicle. |
- Aplique 1 parche sobre la piel limpia, seca y sin vello, como la parte superior o interna del brazo, la parte superior de la espalda, los hombros, la parte inferior de la espalda o cadera. - Evite las cremas hidratantes o el jabón humectante y lávese las manos después del uso. - Rote el sitio diariamente, puede quitarse el parche antes de acostarse para evitar problemas con los sueños vívidos. Guarde los parches a temperatura ambiente. |
Tómelo con comidas completas y un vaso lleno de agua. No lo tomes antes de acostarte. |
- Tómalo con comida. Para reducir el insomnio, considere tomar 300mg XL todas las mañanas. |
|
¿Cuánto tiempo usar? |
- A medida que se controlan los síntomas de abstinencia a la nicotina, la dosis se puede reducir gradualmente. Si se repiten los desagradables síntomas de abstinencia, vuelva a la dosis con la que se controló bien la abstinencia. |
- A medida que se controlan los síntomas de abstinencia a la nicotina, la dosis se puede reducir gradualmente. Si se repiten los síntomas desagradables de abstinencia, vuelva a la dosis con la que se controló bien la abstinencia. |
- El tratamiento estándar es 11 semanas a 6 meses. - Cursos de tratamiento más largo el “tratamiento que estándar” conducen a un abandono más sostenido del hábito de fumar. |
-El tratamiento estándar es 11 semanas a 6 meses. |
|
Consejos de uso. |
- El producto no se mastica como el chicle, la nicotina ingerida puede provocar nauseas e hipo. - Puede usarse para “premedicar” antes de los momentos en que el paciente esté en riesgo de consumir productos de tabaco. - Si tiene dificultad para masticar, el paciente puede utilizar una pastilla en lugar del chicle |
- Se puede retirar antes de acostarse si hay problemas con sueños desagradables. - Puede iniciarse antes de que el paciente deje de consumir productos de tabaco; sin embargo, si el paciente consume un producto de tabaco mientras usa el parche, puede tener síntomas desagradables debido a demasiada nicotina. - Puedes combinarse con otros medicamentos para el tratamiento del tabaquismo. |
- Puede iniciarse antes de que el paciente esté listo para dejar el producto de tabaco. Usar o comprometerse a una fecha para dejar de fumar. Debe tomarse con comidas completas y un vaso lleno de agua, no se puede tomar antes de acostarse. - Puede combinarse con otros medicamentos para el tratamiento del tabaquismo. |
- Contraindicado si el paciente tiene trastorno convulsivo, traumatismo craneocefálico grave, anorexia/bulimia, ataque cardiaco reciente o angina inestable. - No se puede utilizar si el paciente ha utilizado un inhibidor de la monoaminooxidasa en los últimos 14 días. - Se puede combinar con otros medicamentos para el tratamiento del tabaquismo. |
Fuente: autorizado y adaptado de 7 American Academy of Pediatrics. Editors: Harold J. Farber and Matthew P. Bars. Preventing and Treating Tobacco and Nicotine use in Pediatrics: considerations for clinicians. A Clinical Support Chart, 2023
A) Terapia de reemplazo con nicotina (TRN)
Las terapias de reemplazo de nicotina actúan sobre los receptores nicotínicos del cerebro, ayudando a aliviar los síntomas de abstinencia y las ansias de fumar o vapear que suelen conducir a la recaída.
Estas terapias se recomiendan especialmente en las primeras etapas del proceso de cesación y en personas con dependencia significativa. Su uso prolongado ha demostrado ser seguro y eficaz.
- El uso combinado de un parche transdérmico (liberación continua) junto con una forma de liberación rápida (chicle, comprimido, spray nasal o inhalador) es más efectivo que el uso individual de cualquiera de ellos.
- La TRN puede aumentar los índices de éxito entre un 50% y 70%, especialmente cuando se asocia a estrategias conductuales.
- Los parches de nicotina utilizados por períodos de hasta 24 semanas no han mostrado efectos adversos significativos.
B) Bupropión
El bupropión, disponible en formulaciones de liberación inmediata y prolongada, fue aprobado originalmente como antidepresivo. Actúa inhibiendo la recaptación de norepinefrina y dopamina, dos neurotransmisores implicados en los mecanismos de recompensa.
Su acción favorece la reducción del deseo de fumar y la ansiedad durante la abstinencia.
Los ensayos clínicos han demostrado que el bupropión duplica las probabilidades de éxito para dejar de fumar comparado con placebo, tanto a corto como a largo plazo, y presenta una eficacia similar a la terapia de reemplazo nicotínico.
En adolescentes, su uso debe ser cuidadosamente valorado, considerando los antecedentes psiquiátricos y el riesgo de efectos adversos.
C) Vareniclina
La vareniclina es un agonista parcial del receptor nicotínico α4β2. Reduce los síntomas de abstinencia y bloquea parcialmente el efecto de refuerzo de la nicotina.
Diversos estudios muestran que este fármaco aumenta significativamente las tasas de cesación frente al placebo, y que su eficacia es superior a la de la TRN y el bupropión cuando se emplea en monoterapia.
En entornos de atención primaria, el 44% de los pacientes tratados con vareniclina sola o en combinación con apoyo psicológico se mantuvieron libres de consumo de tabaco hasta dos años después. Los mejores resultados se logran cuando el paciente recibe asesoramiento conductual simultáneo y seguimiento periódico.
D) Combinación de medicamentos
El uso combinado de TRN con bupropión o vareniclina puede incrementar la eficacia en pacientes con alta dependencia.
La evidencia más reciente sugiere que esta estrategia podría facilitar la abstinencia, especialmente cuando se complementa con apoyo conductual intensivo.
Una revisión sistemática reciente (Butler et al., 2025) evaluó intervenciones para la cesación del vapeo en adolescentes y jóvenes adultos. Los resultados indicaron que las estrategias digitales como los mensajes de texto personalizados y la combinación de fármacos mostraron una tendencia favorable al aumento de las tasas de abandono del vapeo, aunque con nivel de certeza bajo debido a la escasez de estudios controlados.28
Estos hallazgos subrayan la necesidad de ensayos clínicos pediátricos específicos para determinar con mayor precisión la seguridad y efectividad de los tratamientos farmacológicos en esta población.
E) Medicina de precisión
La investigación actual se orienta hacia la personalización del tratamiento farmacológico según las características biológicas e incluso genéticas de cada individuo.
El campo de la farmacogenética explora cómo las variaciones genéticas influyen en la metabolización de la nicotina y en la respuesta terapéutica a distintos medicamentos.
Por ejemplo, las personas con metabolismo rápido de nicotina tienden a presentar mayor consumo diario, niveles más altos de dependencia y mayores dificultades para dejar de fumar o vapear.
Identificar estos perfiles genéticos podría permitir ajustar dosis, duración y tipo de fármaco, para poder optimizar la eficacia terapéutica y reducir efectos adversos.
F) Perspectivas futuras
La tendencia actual en investigación busca integrar enfoques multimodales, que combinen:
- terapia de reemplazo con nicotina,
- tratamiento farmacológico personalizado,
- acompañamiento psicológico y
- herramientas tecnológicas de seguimiento remoto.
La evidencia emergente apunta a que la combinación de farmacoterapia y estrategias digitales como aplicaciones móviles o mensajería estructurada ofrece un potencial prometedor para adolescentes y jóvenes adultos.
Estos avances reflejan una evolución del paradigma terapéutico, pasando de un enfoque uniforme a uno centrado en el paciente, donde la biología, el contexto social y la motivación personal definen el éxito de la cesación.
Documentos y recursos disponibles para consulta
Recursos para profesionales de la salud
- Sociedad Española de Neumología y Cirugía Torácica (SEPAR). Guía SEPAR de práctica clínica de tratamiento farmacológico del tabaquismo. Disponible en: https://drive.google.com/file/d/1AwOBj5n6VxcQWuBAqomVNML-QomKjxFi/view 29
- Sociedad Española de Neumología y Cirugía Torácica (SEPAR). Infografía: Efectos del tabaquismo sobre la salud. Disponible en: https://www.separ.es/node/418 30
- Sociedad Española de Neumología y Cirugía Torácica (SEPAR). Notas de prensa. Disponible en: https://www.separ.es/enlosmedios 31
- Sociedad Española de Neumología y Cirugía Torácica (SEPAR). Revista del área de tabaquismo: Prevención del Tabaquismo. Disponible en: https://www.separ.es/separcontenidos.es/site/?q=node/32 32
Recursos para pacientes
- Sociedad Española de Neumología y Cirugía Torácica (SEPAR). Infografías educativas: Nuevas formas de consumo del tabaco. Disponible en: https://drive.google.com/file/d/1izSrTs1lqzJqYCZtA_SbzJ89xfJ2Ii1Y/view 35
- Sociedad Española de Neumología y Cirugía Torácica (SEPAR). ¿Qué es el tabaquismo? Disponible en: https://www.separ.es/?q=node/882 36
- SEPAR. Guía para pacientes: “Tabaco no me fumes”. Disponible en: https://drive.google.com/file/d/0B3-GelWPMn4dcmc1STNxaGJ1cEE/view?resourcekey=0-AIjC-_x7a2bV1kJlWh9_rA 37
- SEPAR. Folleto informativo sobre tabaquismo. Disponible en: https://drive.google.com/file/d/0B3-GelWPMn4dekZsc3JSczhkRDA/view?resourcekey=0-iBj-4KgLjofKK54rq6wn8w 38
- SEPAR. Póster educativo “Tabaco”. Disponible en: https://drive.google.com/file/d/0B3-GelWPMn4dQTlKV2cxdkpVeW8/view?resourcekey=0-6lYZPYKpH31Rf5T1BIuiTQ 39
- Centers for Disease Control and Prevention (CDC). Campaña “Consejos de exfumadores”. Disponible en: https://www.cdc.gov/tobacco/campaign/tips/spanish/dejar-fumar/index.html 40
Recursos para dejar de fumar
Teléfonos, aplicaciones y plataformas
- Línea gratuita en EE. UU.: 1-855-DÉJELO-YA
- Colombia: aplicación Autocuídate para dejar de fumar.
- Brasil: línea nacional de ayuda: 0800 61 1997
- México: línea nacional de ayuda: 01 800 911 2000
- Perú: línea nacional de ayuda: 1-877-335-2567
- Ecuador: línea nacional de ayuda: 171 opción 2
- Argentina: aplicación Un Gran Día: Dejar de Fumar – tu compañero para dejar de fumar.
- Uruguay: https://www.uata.org.ar
- Costa Rica: https://iafa.go.cr
- Organización Panamericana de la Salud (OPS): https://www.paho.org/es/temas/control-tabaco/sarah-recurso-digital-que-ayuda-dejar-fumar-tabaco
Mensajes clave
Cualquier forma de tabaquismo ya sea convencional o mediante dispositivos electrónicos tiene efectos negativos comprobados sobre la salud humana. Por ello, resulta fundamental fortalecer las medidas preventivas y la educación en población pediátrica y adolescente. Las estrategias dirigidas a la sensibilización, detección temprana y atención médica constituyen oportunidades clave para la prevención.
Se recomienda tamizar sistemáticamente el consumo de productos de tabaco o nicotina, realizar asesoramiento preventivo y conductual oportuno, e identificar de forma precoz los signos y síntomas de adicción a la nicotina, con el fin de establecer el tratamiento multidimensional y el seguimiento adecuados.41-45
Principales mensajes basados en evidencia
- Los Sistemas Electrónicos de Administración de Nicotina (SEAN) afectan la salud respiratoria y se han asociado con daño pulmonar irreversible y otras consecuencias a largo plazo.
- Aunque su venta no está legalizada en muchos países, los cigarrillos electrónicos están cada vez más disponibles en el mercado, en una amplia variedad de diseños, colores y sabores, promovidos falsamente como una alternativa “más segura” o una ayuda para dejar de fumar. La evidencia científica actual no respalda estas afirmaciones.
- Los cigarrillos electrónicos funcionan mediante una batería que calienta un líquido compuesto por propilenglicol, glicerina vegetal, aromatizantes y, en muchos casos, nicotina. A pesar de denominarse “vapear”, el aerosol inhalado no es vapor de agua, sino una mezcla de partículas químicas y metales potencialmente tóxicos.
- La ausencia de combustión del tabaco se utiliza como argumento comercial para presentarlos como “productos sin humo”. Sin embargo, esto no implica ausencia de riesgo: los aerosoles contienen sustancias tóxicas que afectan el sistema respiratorio y cardiovascular.
- Se ha instalado una percepción errónea de menor daño en los vapeadores. Aunque algunos estudios sugieren que podrían emitir menos compuestos tóxicos que los cigarrillos tradicionales, ello no significa que sean inocuos.
- Muchos aerosoles de cigarrillos electrónicos contienen metales pesados, compuestos carbonílicos y sustancias irritantes, cuyo efecto acumulativo aún se está investigando.
- Estudios clínicos y epidemiológicos recientes vinculan el uso prolongado de estos dispositivos con lesiones pulmonares agudas, inflamación bronquial y disfunción endotelial.
- La evidencia demuestra que los SEAN no son una herramienta eficaz para dejar de fumar. Por el contrario, están atrayendo a nuevos usuarios jóvenes, convirtiéndose en una puerta de entrada a la adicción nicotínica.
- El consumo de cigarrillos electrónicos incrementa el riesgo de recaída en personas que habían abandonado el tabaco: los exfumadores que vapean tienen más del doble de probabilidad de volver a fumar comparado con quienes no los usan.
- Aunque los cigarrillos electrónicos contienen menos sustancias que el tabaco combustible, varios estudios han identificado compuestos químicos únicos del vapeo, cuyos efectos crónicos son desconocidos.
- La investigación científica ha identificado más de 7.000 sustancias químicas en los cigarrillos convencionales; los cigarrillos electrónicos comparten una parte de esas sustancias y añaden nuevas, específicas de sus líquidos y aromatizantes.
- Se han identificado sustancias citotóxicas y carcinogénicas en las emisiones de vapeo, y reportes clínicos asocian su uso con daño pulmonar, alteraciones cardiovasculares y trastornos del desarrollo cerebral en adolescentes.
- Ningún estudio ha demostrado que los cigarrillos electrónicos sean seguros o eficaces como método de cesación tabáquica. De hecho, muchos usuarios jóvenes que inician con vapeo terminan desarrollando consumo dual o dependencia prolongada.
- En conclusión, no existe justificación para el uso de cigarrillos electrónicos. La evidencia disponible muestra más riesgos que beneficios, especialmente en niños, adolescentes y mujeres embarazadas.
- Las estrategias más efectivas para dejar de fumar siguen siendo la cesación total, acompañada de intervenciones médicas y psicológicas basadas en evidencia.
- Se recomienda siempre buscar apoyo profesional especializado para el abandono del tabaco o del vapeo, y consultar las lecturas complementarias y recursos recomendados.46–60
Financiamiento: los autores declaran que no recibieron apoyo financiero, patrocinio institucional ni subvención externa para la realización de este trabajo.
Conflictos de interés: HJF fue autor o coautor de policy statements toolkits sobre el tema del tratamiento de tabaquismo para el American Thoracic Society, el American College of Chest Physicians y el American Academy of Pediatrics. GEZ es Profesor Asociado Regular con tiempo parcial (PTR-2) de la Cátedra de Medicina y Cirugía FACIMED Universidad Nacional del Comahue. Recibió honorarios de la industria farmacéutica en los últimos cinco años por participaciones en advisory board, speaker (AstraZeneca, Boehringer Ingelheim, GSK, Abbot, Sanofi). Los otros autores declaran que no presentan conflictos de interés en relación con el contenido de este manuscrito, ni mantienen vínculos personales, académicos o económicos con la industria del tabaco o sus afiliadas.
Declaración de cumplimiento ético: No aplica aprobación de comité de ética
Contribuciones de los autores: Conceptualización, metodología: IFAO, HJF, LA, LG, GZ. Escritura – borrador original: IFAO, HJF, LA, LG, GZ, FA, NMV. Supervisión, administración del proyecto: IFAO. Investigación, revisión de la evidencia; escritura, revisión, edición; validación: todos los autores.
El Editor en jefe, Dr. Carlos Luna, realizó el seguimiento del proceso de revisión y aprobó la versión final del artículo.
Referencias
1. Organización Mundial de la Salud. Informe OMS sobre la epidemia mundial del tabaquismo. Ginebra: OMS; 2023 [Internet]. [Consultado 3 ago 2025]. Disponible en: https://iris.who.int/bitstream/handle/10665/374809/9789240083318-spa.pdf?sequence=1
2. The Tobacco Atlas. Prevalence of current smoking – Youth e-cigarette prevalence [Internet]. [Consultado 3 ago 2025]. Disponible en: https://tobaccoatlas.org/challenges/prevalence/
3. Park-Lee E, Ren C, Cooper M, Cornelius M, Jamal A, Cullen KA. Tobacco product use among middle and high school students — United States, 2022. MMWR Morb Mortal Wkly Rep 2022;71(45):1429–35. https://doi.org/10.15585/mmwr.mm7145a1
4. Álvarez-Orozco IF, Jurado-Hernández J, Marín-Agudelo H, Salvador-Oscco E, Caira-Chuquineyra B, Fernández-Guzmán D. Proportion of electronic cigarette use in Latin America and the Caribbean: A systematic review and meta-analysis [manuscrito no publicado]. 2025.
5. Birdsey J, Cornelius M, Jamal A, Park-Lee E, Cooper MR, Wang J et al. Tobacco product use among U.S. middle and high school students — National Youth Tobacco Survey, 2023. MMWR Morb Mortal Wkly Rep 2023;72:1173–82. https://doi.org/10.15585/mmwr.mm7244a1
6. Di Cicco C, Sephic M, Beni A, Comberiati P, Peroni DG. How e-cigarettes and vaping can affect asthma in children and adolescents. Curr Opin Allergy Clin Immunol 2022;22(2):86–94. https://doi.org/10.1097/aci.0000000000000807
7. Farber HJ, Bars MP. Preventing and treating tobacco and nicotine use in pediatrics: considerations for clinicians. A clinical support chart. Itasca, IL: American Academy of Pediatrics; 2023.
8. Centers for Disease Control and Prevention (CDC). Diccionario visual de productos de cigarrillos electrónicos o vapeo [Internet]. [Consultado 3 ago 2025]. Disponible en: https://www.cdc.gov/tobacco/basic_information/e-cigarettes/pdfs/ecigarette-or-vaping-products-visual-dictionary-spanish-508.pdf
9. Jonas A. Impact of vaping on respiratory health. BMJ 2022;378:e065997. https://doi.org/10.1136/bmj-2021-065997
10. Albright K, Villandre J, Crotty Alexander LE, Zhang M, Benam KH, Evankovich J et al. The paradox of the safer cigarette: understanding the pulmonary effects of electronic cigarettes. Eur Respir J 2024;63:2301494. https://doi.org/10.1183/13993003.01494-2023
11. Fenech A, Baatjes N, Gunasuntharam K. Fifteen-minute consultation: What paediatricians need to know about vaping. Arch Dis Child Educ Pract Ed 2024;109:60–65. https://doi.org/10.1136/archdischild-2022-324752
12. Wills TA, Soneji SS, Choi K, Jaspers I, Tam EK. E-cigarette use and respiratory disorders: an integrative review of converging evidence from epidemiological and laboratory studies. Eur Respir J 2021;57:1901815. https://doi.org/10.1183/13993003.01815-2019
13. Alnajem A, Redha A, Alroumi D, Alshammasi A, Ali M, Alhussaini M et al. Use of electronic cigarettes and secondhand exposure to their aerosols are associated with asthma symptoms among adolescents: a cross-sectional study. Respir Res 2020;21:300. https://doi.org/10.1186/s12931-020-01569-9
14. Münzel T, Hahad O, Kuntic M, Keaney JF Jr, Deanfield JE, Daiber A. Effects of tobacco cigarettes, e-cigarettes, and waterpipe smoking on endothelial function and clinical outcomes. Eur Heart J 2020;41(41):4057–70. https://doi.org/10.1093/eurheartj/ehaa460
15. Farber HJ, Sockrider MM. Chapter 26: Tobacco smoke exposure and children. En: Pediatric pulmonology, asthma, and sleep medicine. Itasca, IL: American Academy of Pediatrics; 2018.
16. Mylocopos G, Wennberg E, Reiter A, Hébert-Losier A, Filion KB, Windle SB, et al. Interventions for preventing e-cigarette use among children and youth: a systematic review. Am J Prev Med 2024;66(2):351–70. https://doi.org/10.1016/j.amepre.2023.09.028
17. Lorenzo-Blanco EI, Unger JB, Thrasher JF. E-cigarette use susceptibility among youth in Mexico: the roles of remote acculturation, parenting behaviors, and internet use frequency. Addict Behav 2021;113:106688. https://doi.org/10.1016/j.addbeh.2020.106688
18. Weser UV, Duncan LR, Pendergrass TM, Fernandez C-S, Fiellin LE, Hieftje KD. A quasi-experimental test of a virtual reality game prototype for adolescent e-cigarette prevention. Addict Behav 2021;112:106639. https://doi.org/10.1016/j.addbeh.2020.106639
19. Chávez C, Rousseau-Pierre C, Bu A, Gonzalez MP. Improving the delivery of e-cigarette screening and counseling services to adolescents. J Adolesc Health 2022;70(4 Suppl):S92–3. https://doi.org/10.1016/j.jadohealth.2022.01.094
20. Duncan LR, Pearson ES, Maddison R. Smoking prevention in children and adolescents: a systematic review of individualized interventions. Patient Educ Couns 2018;101(3):375–88. https://doi.org/10.1016/j.pec.2017.09.011
21. Thomas RE, McLellan J, Perera R. Effectiveness of school-based smoking prevention curricula: systematic review and meta-analysis. BMJ Open 2015;5(3):e006976. https://doi.org/10.1136/bmjopen-2014-006976
22. Plaisime M, Robertson-James C, Mejia L, Núñez A, Wolf J, Reels S. Social media and teens: a needs assessment exploring the potential role of social media in promoting health. Soc Media Soc 2020;6(1):2056305119886025. https://doi.org/10.1177/2056305119886025
23. Hair EC, Kreslake JM, Rath JM, Pitzer L, Bennett M, Vallone D. Early evidence of the associations between an anti-e-cigarette mass media campaign and e-cigarette knowledge and attitudes: results from a cross-sectional study of youth and young adults. Tob Control 2021;32(2):179–87. https://doi.org/10.1136/tobaccocontrol-2020-056047
24. Giustini D, Ali SM, Fraser M, Kamel Boulos MN. Effective uses of social media in public health and medicine: a systematic review of systematic reviews. Online J Public Health Inform 2018;10(2):e215. https://doi.org/10.5210/ojphi.v10i2.8270
25. Prokhorov AV, Pallonen UE, Fava JL, Ding L, Niaura R. Measuring nicotine dependence among high-risk adolescent smokers. Addict Behav 1996;21(1):117–27. https://doi.org/10.1016/0306-4603(96)00048-2
26. Wheeler KC, Fletcher KE, Wellman RJ, Difranza JR. Screening adolescents for nicotine dependence: the Hooked on Nicotine Checklist. J Adolesc Health 2004;35(3):225–30. https://doi.org/10.1016/j.jadohealth.2003.10.004
27. Graham AL, Cha S, Jacobs MA, Amato MS, Funsten AL, Edwards G, Papandonatos GD. A vaping cessation text message program for adolescent e-cigarette users: a randomized clinical trial. JAMA 2024;332(9):713–21. https://doi.org/10.1001/jama.2024.11057
28. Butler AR, Lindson N, Livingstone-Banks J, Notley C, Turner T, Rigotti NA et al. Interventions for quitting vaping. Cochrane Database Syst Rev 2025;1(1):CD016058. https://doi.org/10.1002/14651858.CD016058.pub2
29. Sociedad Española de Neumología y Cirugía Torácica (SEPAR). Guía SEPAR de práctica clínica de tratamiento farmacológico del tabaquismo. [Internet]. [Consultado 3 ago 2025]. Disponible en: https://drive.google.com/file/d/1AwOBj5n6VxcQWuBAqomVNML-QomKjxFi/view
30. Sociedad Española de Neumología y Cirugía Torácica (SEPAR). Infografía: Efectos del tabaquismo sobre la salud. [Internet]. [Consultado 3 ago 2025]. Disponible en: https://www.separ.es/node/418
31. Sociedad Española de Neumología y Cirugía Torácica (SEPAR). Notas de prensa [Internet]. [Consultado 3 ago 2025]. Disponible en: https://www.separ.es/enlosmedios
32. Sociedad Española de Neumología y Cirugía Torácica (SEPAR). Revista del área de tabaquismo: Prevención del tabaquismo. [Internet]. [Consultado 3 ago 2025]. Disponible en: https://www.separ.es/separcontenidos.es/site/?q=node/32
33. Jurado J, Álvarez IF, Oscco E, Caira-Chuquineyra B, Marín-Agudelo H, Fernández-Guzmán D. Clinical features, radiological findings, and deaths in patients with e-cigarette or vaping product use-associated lung injury (EVALI): a systematic review and meta-analysis. Datos no publicados; 2025.
34. Foulds J, Veldheer S, Yingst J, Hrabovsky S, Wilson SJ, Nichols TT et al. Development of a questionnaire for assessing dependence on electronic cigarettes among a large sample of ex-smoking e-cigarette users. Nicotine Tob Res 2015;17(2):186–92. https://doi.org/10.1093/ntr/ntu204
Recursos para pacientes:
35. Sociedad Española de Neumología y Cirugía Torácica (SEPAR). Infografías educativas: Nuevas formas de consumo del tabaco [Internet]. [Consultado 3 ago 2025]. Disponible en: https://drive.google.com/file/d/1izSrTs1lqzJqYCZtA_SbzJ89xfJ2Ii1Y/view
36. Sociedad Española de Neumología y Cirugía Torácica (SEPAR). ¿Qué es el tabaquismo? [Internet]. [Consultado 3 ago 2025]. Disponible en: https://www.separ.es/?q=node/882
37. Sociedad Española de Neumología y Cirugía Torácica (SEPAR). Guía para pacientes: Tabaco no me fumes [Internet]. [Consultado 3 ago 2025]. Disponible en: https://drive.google.com/file/d/0B3-GelWPMn4dcmc1STNxaGJ1cEE/view?resourcekey=0-AIjC-_x7a2bV1kJlWh9_rA
38. Sociedad Española de Neumología y Cirugía Torácica (SEPAR). Folleto informativo sobre tabaquismo [Internet]. [Consultado 3 ago 2025]. Disponible en: https://drive.google.com/file/d/0B3-GelWPMn4dekZsc3JSczhkRDA/view?resourcekey=0-iBj-4KgLjofKK54rq6wn8w
39. Sociedad Española de Neumología y Cirugía Torácica (SEPAR). Póster educativo: Tabaco [Internet]. [Consultado 3 ago 2025]. Disponible en: https://drive.google.com/file/d/0B3-GelWPMn4dQTlKV2cxdkpVeW8/view?resourcekey=0-6lYZPYKpH31Rf5T1BIuiTQ
40. Centers for Disease Control and Prevention (CDC). Cómo dejar de fumar [Internet]. [Consultado 3 ago 2025]. Disponible en: https://www.cdc.gov/tobacco/campaign/tips/spanish/dejar-fumar/index.html
41. Langley RJ, Dagli E, Bush A. E-cigarettes: WHO knows best. Arch Dis Child 2025;110(4):316–7. https://doi.org/10.1136/archdischild-2024-327395
42. Farber HJ, Rábade Castedo C, Jimenez-Ruiz CA, Pacheco MC. The fallacy of electronic cigarettes for tobacco dependence. Ann Am Thorac Soc 2024;21(10):1372–4. https://doi.org/10.1513/AnnalsATS.202405-465VP
43. Esteban-Lopez M, Perry MD, Garbinski LD, Manevski M, Andre M, Ceyhan Y et al. Health effects and known pathology associated with the use of e-cigarettes. Toxicol Rep 2022;9:1357–68. https://doi.org/10.1016/j.toxrep.2022.06.006
44. López-Ojeda W, Hurley RA. Vaping and the brain: effects of electronic cigarettes and e-liquid substances. J Neuropsychiatry Clin Neurosci 2024;36(1):A41–5. https://doi.org/10.1176/appi.neuropsych.20230184
45. Farber HJ. How harmful are electronic cigarettes? Manuscript in preparation. 2025.
Otras lecturas recomendadas:
46. Cooper M, Park-Lee E, Ren C, Cornelius M, Jamal A, Cullen KA. Notes from the field: e-cigarette use among middle and high school students — United States, 2022. MMWR Morb Mortal Wkly Rep 2022;71:1283–5. https://doi.org/10.15585/mmwr.mm7140a3
47. Benowitz NL. Nicotine addiction. N Engl J Med 2010;362(24):2295–303. https://doi.org/10.1056/NEJMra0809890
48. Yuan M, Cross SJ, Loughlin SE, Leslie FM. Nicotine and the adolescent brain. J Physiol 2015;593(16):3397–412. https://doi.org/10.1113/JP270492
49. Caraballo RS, Novak SP, Asman K. Linking quantity and frequency profiles of cigarette smoking to the presence of nicotine dependence symptoms among adolescent smokers: findings from the 2004 National Youth Tobacco Survey. Nicotine Tob Res 2009;11(1):49–57. https://doi.org/10.1093/ntr/ntn008
50. Kandel ER, Kandel DB. A molecular basis for nicotine as a gateway drug. N Engl J Med 2014;371(10):932–43. https://doi.org/10.1056/NEJMsa1405092
51. Hughes JR. Clinical significance of tobacco withdrawal. Nicotine Tob Res 2006;8(2):153–6. https://doi.org/10.1080/14622200500494856
52. Oficina de Tabaquismo y Salud. Las consecuencias del tabaquismo para la salud: 50 años de progreso. Informe del Cirujano General. Washington D.C.: Departamento de Salud y Servicios Humanos de EE. UU.; 2014. [Internet]. [Consultado 3 ago 2025]. Disponible en: https://www.hhs.gov/surgeongeneral/reports-and-publications/tobacco/consequences-smoking-hoja-informativa/index.html
53. Farber HJ, Conrado-Pacheco-Gallego M, Galiatsatos P, Folan P, Lamphere T, Pakhale S. Harms of electronic cigarettes: what the healthcare provider needs to know. Ann Am Thorac Soc 2021;18(4):567–72. https://doi.org/10.1513/AnnalsATS.202009-1113CME
54. Pintado-Palomino K, de Almeida CVVB, Oliveira-Santos C, Pires-de-Souza FP, Tirapelli C. The effect of electronic cigarettes on dental enamel color. J Esthet Restor Dent 2019;31(2):160–5. https://doi.org/10.1111/jerd.12436
55. Cho JH. The association between electronic-cigarette use and self-reported oral symptoms including cracked or broken teeth and tongue and/or inside-cheek pain among adolescents: a cross-sectional study. PLoS One 2017;12(7):e0180506. https://doi.org/10.1371/journal.pone.0180506
56. Grupo de Trabajo de Servicios Preventivos de EE. UU. Consumo de tabaco en niños y adolescentes: intervenciones de atención primaria. 2020 [Internet]. [Consultado 27 jun 2023]. Disponible en: https://www.uspreventiveservicestaskforce.org/uspstf/recommendation/tabaco-ynicotina-uso-prevención-en-niños-y-adolescentes-primria-atenciónintervenciones
57. Bars MP, Prezant DJ, Tanner NT, Crotty Alexander LE, Venkateshiah SB. The chest tobacco treatment toolkit: chronic disease management, point-of-care biochemistry assays, and titration of tobacco treatment medications increases quit rates. Chest 2022;162(4 Suppl):A2551. https://doi.org/10.1016/j.chest.2022.08.2089
58. Farber HJ, Nelson KE, Groner JA, Walley SC; Section on Tobacco Control. Public policy to protect children from tobacco, nicotine, and tobacco smoke. Pediatrics 2015;136(5):998–1007. https://doi.org/10.1542/peds.2015-3109
59. Hartmann-Boyce J, Lindson N, Butler AR, McRobbie H, Bullen C, Begh R et al. Electronic cigarettes for smoking cessation. Cochrane Database Syst Rev 2022;11(11):CD010216. https://doi.org/10.1002/14651858.CD010216.pub7
60. Ripoll-Perelló J, Barrés-Fernández PC, Pick-Martín J. Estudio de correlación entre diferentes escalas que miden la dependencia al tabaquismo. Aten Primaria 2023;55(3):102581. https://doi.org/10.1016/j.aprim.2023.102581