
Artículo Original | Respirar, 2026; 18 (1): 164-171 | ISSN 2953-3414 | https://doi.org/10.55720/respirar.18.1.12
Enfermedad neumocócica invasiva en adultos hospitalizados: estudio de costos directos en un hospital público de la Ciudad de Buenos Aires
Cost Analysis of Hospitalization due to Invasive Pneumococcal Disease (IPD) in a Public Hospital in Buenos Aires
1 Universidad de Buenos Aires, Facultad de Medicina, Hospital“ Dr. J. M. Ramos Mejia”, Unidad de Neumotisiología, Ciudad de Buenos Aires, Argentina.
2 Hospital “Dr. J. M. Ramos Mejia”, División Arancelamiento, Ciudad de Buenos Aires, Argentina.
3 Hospital “Dr. J. M. Ramos Mejia”, División Laboratorio Central, Sección Bacteriología.
Ciudad de Buenos Aires, Argentina.
Autor corresponsal:
Martín Sivori. E-mail: sivorimartin@yahoo.com
Hospital General de Agudos Dr. J. M. Ramos Mejía Unidad de Neumotisiología. Urquiza 609, 1221 Buenos Aires, Argentina.
Recibido:
20 agosto 2025
Aprobado:
24 octubre 2025
Resumen
Introducción: No hay estudios de costos directos de la hospitalización por enfermedad neumocócica invasiva (ENI) en Argentina.
Objetivos: Determinar la estructura de costos directos de pacientes hospitalizados por ENI en un hospital público de la Ciudad de Buenos Aires en el año 2022.
Métodos: Se evaluaron pacientes adultos hospitalizados por ENI de 2022 en un hospital público. El diagnóstico fue por hemocultivos positivos para Streptococcus pneumoniae o LCR. Se determinaron los costos directos desde la perspectiva del financiador, según modulación de internación del Gobierno de la Ciudad de Buenos Aires (junio de 2024), a una cotización oficial venta con paridad peso/dólar de 918 pesos /dólar.
Resultados: De 24 pacientes con ENI, 83% fueron por neumonía y 17% por meningitis. La edad fue 72 años mediana (RIQ 67,5-75); género masculino 54%; 85% tabaquistas; vacunación antineumocócica completa 8,3%. Se determinó alta prevalencia de comorbilidades (índice Charlson 6 mediana (RIQ 5-8)). La duración de la internación en guardia fue 1 día de mediana (RIQ 0,5-1) y 7 días en piso (4-20).
El costo directo fue 3.795,91 dólares/paciente. El costo directo no modulado fue 25,65% del total (24,1% medicamentos; 75,09% estudios).
Conclusión: Los pacientes hospitalizados por ENI fueron en su mayoría hombres mayores de 70 años con alta carga de comorbilidades. Menos del 10% tenían cobertura vacunal. El costo directo desde la perspectiva del financiador fue de 3.795,9 dólares/paciente. Una cuarta parte del costo no estuvo modulado. Se deberán extremar las medidas para asegurar una mayor cobertura vacunal a la población de riesgo.
Palabras claves: neumococo; enfermedad invasiva; hospitalizaciones; costo directo; gastos.
Abstract
Introduction: There are no direct cost studies of hospitalization for invasive pneumococcal disease (IPD) in Argentina.
Objectives: To determine the direct cost structure for patients hospitalized with IPD at a public hospital in City of Buenos Aires in 2022.
Methods: We evaluated adult patients hospitalized with IPD in 2022 at a public hospital. Diagnosis was confirmed by positive blood cultures for Streptococcus pneumoniae or CSF. Direct costs were determined from the funder’s perspective, based on the hospitalization cost model from the Government of the City of Buenos Aires as of June 2024, using an official exchange rate of 918 pesos per dollar.
Results: Of 24 patients with IPD, 83% had pneumonia and 17% had meningitis. The median age was 72 years (IQR 67.5-75); 54% were male; 85% were smokers; and 8.3% had a complete pneumococcal vaccination. A high prevalence of comorbidities was found (median Charlson comorbidity index 6, IQR 5-8). The median length of stay in the emergency room was 1 day (IQR 0.5-1) and 7 days on the ward (4-20). The direct cost was $3,795.91 per patient. The non-modulated direct cost was 25.65% of the total (24.1% for medications; 75.09% for tests).
Conclusion: Patients hospitalized with IPD were mostly men over 70 years old with a high burden of comorbidities. Less than 10% had full vaccine coverage. The direct cost from the funder’s perspective was $3,795.9 per patient. A quarter of the cost was not modulated. Measures should be intensified to ensure greater vaccine coverage for the at-risk population.
Key words: invasive pneumococcal disease; pneumonia; hospitalizations; costs; expense.
Introducción
El Streptococcus pneumoniae es el principal patógeno en el tracto respiratorio de los adultos, en especial de los ancianos e inmunocomprometidos, aunque su incidencia en la actualidad se redujo notablemente a raíz de las vacunas conjugadas y la disponibilidad de estudios bacteriológicos más sensibles.1-3 También afecta a niños menores de 5 años, especialmente menores de 2 años. Las enfermedades causadas por neumococo se pueden manifestar en formas localizadas o como infecciones de mucosas (por ejemplo: otitis media aguda, sinusitis o neumonía aguda de la comunidad-NAC-); o como formas invasivas o no mucosas (ENI) que afectan tejidos, órganos y/o fluidos generalmente estériles (neumonía bacteriémica, meningitis, bacteriemia/sepsis, artritis y osteomielitis).1-3 Aunque estas últimas son menos frecuentes, tienen una mayor tasa de mortalidad.1-3 Es la segunda bacteria más frecuente en la etiología de la meningitis y produce la mitad de las otitis medias agudas de los niños.1-3
Diversos estudios han estudiado la etiología de las NAC.2-4 El estudio EPIC demostró, entre 2.259 pacientes adultos hospitalizados, que no se detectó etiología en 62% de los casos.5 En el 38% restante, uno o más virus en 23% de los casos, coinfección viral-bacteriana en 3%, bacteriana en 11% y micótica o micobacterias en 1%.5 Un factor importante a considerar es que el descenso importante en su incidencia en la comunidad se debería al reflejo de la eficiencia de la vacuna conjugada, aunque la vacunación de los niños como herramienta de la inmunidad de rebaño en los primeros meses de vida ha caído en Argentina luego de la pandemia de COVID-19, pero sigue por encima del 80%.6
El neumococo es el patógeno identificado con más frecuencia en las NAC (29-76%, según la técnica diagnóstica utilizada).7-8 El aislamiento en hemocultivos es del 10 al 20% en pacientes hospitalizados, relacionado al serotipo, nivel socioeconómico, edad, inmunidad, comorbilidades y tabaquismo.9
En el Boletín Epidemiológico de Argentina de la semana 50 de 2022, hubo un capítulo especial para la ENI.6 Hasta la semana 45, se habían confirmado 481 casos de ENI y con una tasa de casos fatales de 3,5%.6 En Latinoamérica, en una revisión sobre NAC, se identificó al Streptococcus pneumoniae como el patógeno más común, responsable de hasta el 35% de los casos de NAC.10 Fue la tercera causa de muerte más frecuente en adultos en 31 países latinoamericanos entre 2001 y 2003.10
En Estados Unidos de Norteamérica (EEUU), la infección neumocócica causa un número estimado de 40.000 muertes anualmente, lo que representa más muertes que cualquier otra enfermedad bacteriana prevenible por vacuna.1 Aproximadamente la mitad de estas muertes podrían prevenirse potencialmente mediante el uso de la vacuna.1 Ramirez et al. han descripto el comportamiento epidemiológico de la neumonía en pacientes inmunocompetentes e inmunocomprometidos.11
En Argentina, Sousa Matias et al. comunicaron en un estudio retrospectivo de adultos con diagnóstico de neumonía por neumococo que la mortalidad (34%) se asoció a ventilación mecánica (OR=3,54), confusión (OR=5,95), radiografía con compromiso bilateral (OR= 3,20) y PAFI < 250 (OR=3,62).12
El objetivo de este estudio es describir el costo directo de pacientes adultos hospitalizados por ENI y determinar la estructura del costo en un hospital público de la Ciudad Autónoma de Buenos Aires (CABA).
Materiales y métodos
Se revisaron las historias clínicas de pacientes adultos internados por ENI en todas las áreas del Hospital General de Agudos “Dr. J. M. Ramos Mejía” de la CABA desde el 1 de enero de 2022 al 31 de diciembre de 2022.
La ENI se definió como la positividad de dos hemocultivos para neumococo, asignando su origen a la presentación clínica, o del cultivo de líquido cefalorraquídeo (LCR), con datos obtenidos del laboratorio bacteriológico del hospital.
El diagnóstico de neumonía se confirmó con base en la conjunción del cuadro clínico y la presencia de opacidades pulmonares en los estudios de imágenes de tórax (radiografía y tomografía axial computada de alta resolución sin contraste). La severidad de la neumonía fue evaluada por la escala CURB-65.13
Se excluyeron pacientes con otras coinfecciones además de la ENI.
La carga de comorbilidades se evaluó utilizando la escala de Charlson, la cual considera diversas variables incluyendo enfermedades que generan inmunocompromiso.14
Al año del diagnóstico, se los llamó por teléfono para comprobar si habían tenido algún evento cardio o cerebrovascular (CCV).
Se incluyeron adultos mayores de 18 años. Se determinaron los costos directos desde la perspectiva del financiador, teniendo en cuenta los costos de medicamentos y la modulación de internación clínica y en guardia para los hospitales públicos del Gobierno de la Ciudad de Buenos Aires (GCBA) al 1 junio 2024.15-16 El valor de la modulación era de 56.750 pesos (269,23 dólares) para la internación en piso por paciente infectológico en aislamiento y por día, guardia con estudios 13.853 pesos (65,72 dólares), guardia crítica sin asistencia respiratoria mecánica 78.194 pesos (370,97 dólares).16 Dentro de cada módulo ya estaba preestablecido número y tipo de prestaciones (bioquímica, imágenes, etc.) y tratamiento. Cuando se realizó una consulta o práctica diagnóstica adicional, o se utilizó algún tratamiento (por ejemplo, medicamentos) por fuera de lo modulado, se determinó el costo desde la perspectiva del financiador según vademécum farmacéutico KAIROS y listado de prestaciones en el nomenclador del GCBA.15-16 Todos los pacientes fueron tratados dentro de las 48 horas del inicio de síntomas respiratorios con antibióticos y oxigenoterapia.
Debido a la variación de la paridad peso/dólar, se informarán los resultados en dólares. La paridad cambiaria para el cálculo del costo en dólares que se usó fue al cambio oficial del Banco Nación, valor venta al 1 de junio de 2024 (918 pesos=1 dólar).
Se empleó estadística descriptiva. Para las variables cuantitativas por su distribución no gaussiana, se utilizó la mediana como medida central y el rango inter-cuartilar 25%-75% (RIQ 25-75%) como medida de dispersión y, para las variables cualitativas, el porcentaje.
Al ser un estudio de revisión de historias clínicas retrospectivo observacional, el Comité de Ética de Investigación Clínica del Hospital Dr. Ramos Mejía no consideró necesaria su intervención, pero debiéndose mantener la confidencialidad y el encriptamiento de la información de los pacientes.
Resultados
En el año 2022, se diagnosticaron 24 pacientes con ENI: el 83% presentaba neumonía con dos hemocultivos positivos, y el 17% meningitis con cultivo de LCR positivo. Se identificaron diez serotipos en 11 casos (45,8%): dos casos del serotipo 3, y uno de cada uno de los siguientes serotipos: 9N, 11D, 15B, 23B, 24A, 24B, 34, 35B y 42. En la Tabla 1 se detallan las principales características demográficas de la muestra. Del total de pacientes, el 25% presentaba algún grado de inmunocompromiso, el 25% tenía enolismo crónico, el 24% padecía diabetes y el 12% sufría enfermedades neoplásicas. (Tabla 1) La severidad de los pacientes con NAC se evaluó utilizando la escala CURB-65, y se obtuvo una mediana de 3 puntos (RIQ 2-5). (Tabla 1) Solo dos pacientes (8,3%) contaban con el esquema completo de vacunación antineumocócica. En el año de recopilación de datos, en Argentina, el esquema de vacunación consistía en la vacuna neumocócica conjugada 13-valente (PCV13) seguida de la vacuna neumocócica polisacárida 23-valente (PPSV23) al año de la primera.
Tabla 1.
Datos demográficos (n=24 pacientes).
|
Edad (mediana y RIQ 25-75%), años |
72 (67,5-75) |
|
Género masculino,% |
54 |
|
Tabaquismo ex, % |
60 |
|
Paquetes-año (mediana y RIQ 25-75%) |
42(35-70) |
|
Criterio de vacunación antigripal,% |
100 |
|
Vacunación antigripal dada,% |
28,5 (n=2) |
|
Vacunación antineumocóccica dada, % |
8,3 (n=2) |
|
CURB-65 (mediana y RIQ 25-75%) |
3 (2-5) |
|
Índice de Charlson (mediana y RIQ 25-75%) |
6 (5-8) |
|
Comorbilidades,% |
|
|
Cardiovasculares |
85 |
|
Enolismo |
25 |
|
Diabetes |
24 |
|
Asma/EPOC |
29 |
|
Neoplasias |
12 |
|
Gasometría arterial ingreso |
|
|
(mediana y RIQ 25-75) |
|
|
pH |
7,39 (7,31-7,42) |
|
PaO2, mmHg |
52 (51-64) |
|
PaCO2,mmHg |
45 (35-53) |
|
Fallecidos,% |
4,1 (n=1) |
Dentro del año del alta de hospitalización, dos pacientes (8,33%) tuvieron complicaciones CCV: uno un accidente cerebrovascular (ACV) y otro un infarto agudo de miocardio (IAM). Los dos pacientes tenían antecedentes previos CCV.
Análisis de costo directo
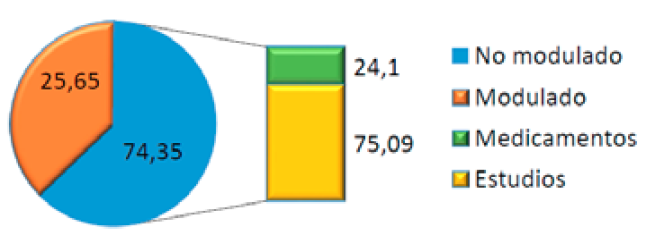
El costo directo final fue 3.795,91 dólares/paciente y el costo directo total para los 24 pacientes fue 91.102,04 dólares. El costo directo no modulado fue 25,65% del total (24,1% por medicamentos y 75,09% por estudios). (Figura 1)
Figura 1.
Estructura del costo directo total.
Discusión
El costo directo de hospitalización por ENI en un hospital público de la CABA fue 3.795,91 dólares/paciente. Los pacientes fueron mayoritariamente masculinos, séptima década de la vida, con alta carga de comorbilidades y tabáquica. La cuarta parte del costo no estuvo modulado.
En un Boletín Epidemiológico Nacional especial para ENI hasta la semana 45 de 2022, un tercio de los casos fueron por meningitis y dos tercios por formas bacteriémicas.6 La letalidad fue del 3,5%, similar a nuestra serie (4,1%: 83% por neumonía y el resto por meningitis).6
Estudiando la incidencia de NAC en tres ciudades de Latinoamérica, se determinó que el 30,8% de los pacientes tenían cobertura con vacuna antigripal y el 17,5% con vacuna 23-valente antineumocócica.17 El 82,4% de los pacientes presentaban alguna comorbilidad: cardiovasculares (43,6%), tabaquismo (37,3%), diabetes mellitus (16%) y EPOC (15,2%).17 La carga de comorbilidades en nuestra serie mostró que el inmunocompromiso fue muy frecuente (enolismo 25%, diabetes 24%, neoplasias 12%) así como CCV (80%) y asma/EPOC (29%).
En nuestra serie, los serotipos se pudieron determinar en 11 casos (45,8%): dos casos del serotipo 3, y uno de cada uno de los siguientes serotipos: 9N, 11D, 15B, 23B, 24A, 24B, 34, 35B y 42. Tres serotipos en cuatro pacientes estaban cubiertos por la vacuna PPSV23: dos pacientes con el serotipo 3, uno con 9N y otro con 15B. El resto de los siete serotipos no estaban cubiertos (70%), lo que podría justificar el fracaso de cobertura.
Las vacunas constituyen claramente una estrategia costo-efectiva en la prevención primaria de la ENI. Sin embargo, las coberturas vacunales son muy bajas en Argentina.6 En nuestro estudio, donde el 100% de los pacientes debía haber tenido vacunación completa previa, sólo 8,3% la poseían (esquema PCV13>>PPSV23). En 2021, según el informe de la Comisión Nacional de Inmunizaciones, sólo 32,9% del personal de salud, 30% de >65 años, 9% de las embarazadas y <5% de los niños entre 6 meses y dos años habían recibido el esquema completo.18
La efectividad de la vacuna antineumocóccica para los grupos de riesgo de pacientes respiratorios en la prevención de eventos respiratorios y no respiratorios agudos graves está establecida claramente.19.-20 En Argentina, se recomendó la vacunación con PCV13>>PPSV23 para grupos de riesgo en el período 2017-2024 y, a partir de 2024, la vacuna conjugada de 20 antígenos (PCV20) en una dosis se encuentra disponible en el Calendario Nacional de Vacunación.20
Si bien los estudios de costos se centran solo en el impacto económico de la hospitalización por ENI, en el futuro habría que considerar sus complicaciones sistémicas a mediano y largo plazo, y el impacto económico de la vacunación en su prevención.4,21 Diferentes mecanismos fisiopatológicos explican el desarrollo de arritmias, síndromes coronarios agudos e insuficiencia cardíaca.21 Dos pacientes de nuestra muestra (8,33%) presentaron dentro del año del diagnóstico eventos CCV, aunque tenían antecedentes previos. Una revisión sistemática y meta-análisis de PPSV23 (18 estudios, n=716.000), observó reducción del riesgo de eventos cardiovasculares (RR 0,91; 95% CI: 0,84-0,99) e IAM (RR: 0,88; 95% CI: 0,79-0,99), en >65 años.22 Se observó reducción de la mortalidad (RR 0,78; 95% CI: 0,68/0,88), especialmente en >65 años (RR: 0,71; 95% CI: 0,60/0,84).22
De las Guías Españolas del Manejo de Asma se extrapolan los diferentes componentes del costo directo e indirecto, pero extensible a otras enfermedades respiratorias.23 Nuestro estudio usó una metodología mixta para determinar los costos directos: modulación de los costos provistos por el GCBA (método top-down) y revisión de cada historia clínica, costeando los consumos por fuera de la modulación (método botton-up).23 El estudio fue realizado desde la perspectiva del financiador en el ámbito de un hospital público. La comparación de costos con otros sistemas no se aconseja, aunque nos puede dar una idea de la magnitud del problema.23 Los costos indirectos son derivados de la mortalidad prematura, subsidios por enfermedad, comorbilidades, incapacidad temporal o permanente consecuente, jubilación anticipada, ausentismo laboral del paciente/familia y merma de productividad laboral si continuara trabajando.23 Por estos motivos, por lo menos en Argentina, no tenemos fuentes de información segura y veraces para valorarlos, a pesar de su importancia y mayor peso en el costo total de la enfermedad.
En un estudio de los costos totales para EEUU de programas de salud privados de ENI y NAC, siguiendo las recomendaciones nacionales de vacunación antineumocócica, se clasificó a los pacientes en: riesgo (inmunocompetentes con una o más enfermedades crónicas), alto riesgo (inmunosuprimidos) y controles sanos.24 Los costos fueron 8,7 veces mayores (en riesgo) y 23,4 veces mayores (alto riesgo).24 En Latinoamérica, se evaluó el impacto de la NAC entre 1970-2008, determinando los indicadores de su costo.11 El patógeno más frecuente fue Streptococcus pneumoniae (35%). La NAC fue la tercera causa de muerte en adultos en 31 países entre 2001-2003.11 La hospitalización es la fuente más importante de costos directos y la NAC es la segunda causa de hospitalización en Brasil.11
En un modelo teórico, se evaluó la relación costo-efectividad de PCV20 para adultos de riesgo moderado/alto de ENI y de neumonías no bacteriémicas (NNB) en adultos.25 Con la vacunación se previnieron 3.838 casos de ENI, 4.377 de NNB hospitalizadas, 6.003 de NNB ambulatorias y 1.865 muertes.25 La PCV20 redujo los costos generales en 87,6 millones de dólares, siendo más eficaz y menos costosa.25
Entre las limitaciones de este estudio, se identifica que la recolección de datos fue retrospectiva, con escaso número de pacientes, y que la extrapolación de sus conclusiones para otros sistemas de salud de nuestro país o regiones no es aconsejable. No se han evaluado los costos indirectos, ni los costos desde otras perspectivas (paciente o sociedad). Si bien se calcularon los costos inicialmente en pesos, la inestabilidad cambiaria y devaluaciones en nuestro país en los últimos años determinaron que se haya comunicado en dólares. La modulación usada por el GCBA no permitió desagregar la estructura interna de costos.
Conclusión
En conclusión, se ha determinado por primera vez el costo directo de hospitalización por ENI en nuestro país. El costo directo por hospitalización fue de 3.795,91 dólares/paciente. Siendo una complicación prevenible y cumpliendo todos nuestros pacientes criterios previos de vacunación contra el neumococo, sólo una mínima proporción estaba vacunada. Es imperativo extremar las medidas para asegurar una mayor cobertura vacunal de la población en riesgo e incorporar estudios de este tipo para una mejor administración de los recursos disponibles.
Financiamiento: los autores declaran que el trabajo no tuvo financiamiento.
Conflicto de intereses: MS: ha participado en programas de educación médica continua para Pfizer. DP: ha participado en programas de educación médica continua para GSK, ELEA, SANOFI, ASTRA ZENECA Seqirus. TA, LG, MM, SP declaran no tener conflicto de intereses en el tema.
Declaración de cumplimiento ético: al ser un estudio de revisión de historias clínicas retrospectivo observacional, el Comité de Ética de Investigación Clínica del Hospital Dr. Ramos Mejía no consideró necesaria su intervención, pero debiéndose mantener la confidencialidad y el encriptamiento de la información de los pacientes.
Contribuciones de los autores: MS: idea y redacción del manuscrito. DP, SP: revisión crítica del contenido intelectual del manuscrito. SP, MM, LG, AT: recolección de datos.
El Editor en Jefe, Dr. Carlos Luna, realizó el seguimiento del proceso de revisión y aprobó este artículo.
Referencias
1. Gardner P, Schaffner W. Immunization of adults. N Engl J Med 1993;328:1252-8. https://doi.org/10.1056/NEJM199304293281708
2. Burman LA, Norrby R, Trollfors B. Invasive pneumococcal infections: incidence, predisposing factors, and prognosis. Rev Infect Dis 1985;7:133-42. https://doi.org/10.1093/clinids/7.2.133
3. File TM Jr, Ramirez JA. Community-acquired pneumonia. New Engl J Med 2023;389:632-41. https://doi.org/10.1056/NEJMcp2303286
4. Ramirez JA. A continuum of disease from community-acquired pneumonia multiple organ dysfunction syndrome. J Respir J 2018;2:4-6. https://doi.org/10.18297/jri/vol2/iss2/1/
5. Jain S, Self WH, Wundermk RG, Fakhran S, Balk R, Bramley AM et al. Community-acquired pneumonia requiring hospitalization among US adults (CDC EPIC Study Team). New Engl J Med 2015; 373:415-27. https://doi.org/10.1056/NEJMoa1500245
6. Ministerio de Salud Argentina. Dirección de Epidemiología. Boletín Epidemiológico del Ministerio de Salud N° 632, semana 50, 2022. [Internet]. [Consultado 1 Ago 2025]. Disponible en: https://iah.msal.gov.ar/doc/735.pdf
7. Welte T, Torres A, Nathwani D. Clinical and economic burden of community-acquired pneumonia among adults in Europe. Thorax 2012;67:71-9. https://doi.org/10.1136/thx.2009.129502
8. Martin-Loeches I, Torres A, Nagavci B, Aliberti S, Antenelli M, Bassetti M et al. ERS/ESICM/ESCMID/ALAT guidelines for the management of severe community-acquired pneumonia. Intensive Care Med 2023;4:615-32. https://doi.org/10.1007/s00134-023-07033-8
9. Feldman C, Anderson R. Bacteraemic pneumococcal pneumonia: current therapeutic options. Drugs 2011;71:131-53. https://doi.org/10.2165/11585310-000000000-00000
10. Isturitz RE, Luna CM, Ramirez J. Clinical and economic burden of pneumonia among adults in Latin America. Inter J Infec Dis 2010;:e852-e856. https://doi.org/10.1016/j.ijid.2010.02.2262
11. Ramirez JA, Wiemken TL, Peyrani P, Arnold FW, Kelley R, Mattingly WA et al. Adults hospitalized with pneumonia in the United States: Incidence, epidemiology and mortality. Clin Inf Dis 2017;65:1806-12. https://doi.org/10.1093/cid/cix647
12. Sousa Matias D, Fielli M, Gonzalez A, Villarroel IZ, Fernández A. Mortalidad en Neumonía Bacteriémica por neumococo. Medicina (B. Aires) 2024;84:481-6.
13. Lim WS, van der Eerden MM, Laing R, Boersma WG, Karalus N, Town GI et al. Defining community acquired pneumonia severity on presentation to hospital: an international derivation and validation study. Thorax 2003; 58: 377-82. https://doi.org/10.1136/thorax.58.5.377
14. Charlson M, Szatrowski TP, Peterson J, Gold J. Validation of a combined comorbidity index. J Clin Epidemiol 1994;47:1245-51. https://doi.org/10.1016/0895-4356(94)90129-5
15. Nomenclador del Ministerio de Salud del Gobierno de la Ciudad Autónoma de Buenos Aires. Datos Personales. Junio 2024.
16. Manual Farmacéutico Kairos. Junio 2024. [Internet]. [Consultado 2 Jun 2024]. Disponible en: https://arg.kairosweb.com/
17. Lopardo GD, Fridman D, Raimondo E, Albornoz H, Lopardo A, Bagnulo H et al. Incidence rate of community-acquired pneumonia in adults: a population based prospective active surveillance study in three cities in South America. BMJ Open 2018:e019439. https://doi.org/10.1136/bmjopen-2017-019439
18. Grupo de Trabajo CoNAIn. Recomendaciones para la vacunación contra neumococo en adultos. [Internet]. [Consultado 1 Ago 2025]. Disponible en: https://www.argentina.gob.ar/sites/default/files/2022/01/presentacion_recomendaciones_gt_neumococo_adultos_conain_29122022.pdf
19. Griffin MR, Zhu Y, Moore MR, Whitney CG, Grijalva CG. US Hospitalizations for pneumonia after a decade of pneumococcal vaccination. New Engl J Med 2013:369:155-63. https://doi.org/10.1056/NEJMoa1209165
20. Ministerio de Salud de Argentina. Calendario Nacional Vacunación 2025. [Internet]. [Consultado 1 Ago 2025]. Disponible en: https://www.argentina.gob.ar/salud/vacunas/neumococo
21. Restrepo MI, Reyes LF. Pneumonia as a cardiovascular disease. Respirology 2018;23:250-9. https://doi.org/10.1111/resp.13233
22. Marra F, Zhang A, Gillman E, Bessai K, Parhar K, Vadlamudi NK. The protective effect of pneumococcal vaccination on cardiovascular disease in adults: A systematic review and meta-analysis. Int J Inf Dis 2020;99:204-13. https://doi.org/10.1016/j.ijid.2020.07.038
23. Plaza V. Guía metodológica para la estimación de los costes en asma (GECA). Ed. Luzán, Madrid, 2017.
24. Weycker D, Farkouh RA, Strutton DR, Edelsberg J, Shea KM, Peloton SI. Rates and costs of invasive pneumococcal disease and pneumonia in persons with underlying medical conditions. BMC Health Serv Res 2016;182. https://doi.org/10.1186/s12913-016-1432-4
25. Rey-Ares L, Averin A, Mac Mullen M, Hariharan D, Atwood M, Carballo C et al. Cost-effectiveness of 20-valent pneumococcal conjugate vaccine in Argentinean adults. Inf Dis Ther 2024;13:1235-51. https://doi.org/10.1007/s40121-024-00972-9