
Artículo Original | Respirar, 2026; 18 (1): 103-113 | ISSN 2953-3414 | https://doi.org/10.55720/respirar.18.1.8
Evaluación clínica y medición de las presiones traqueales en la toma de decisiones durante el proceso de decanulación en pacientes adultos. Estudio de concordancia
Clinical Assessment and Measurement of Tracheal Pressures in Decision Making During the Decannulation Process in Adult Patients. AgreementStudy.
1Hospital Italiano. Buenos Aires, Argentina.
2Universidad Hospital Italiano. Hospital Italiano.Buenos Aires, Argentina.
Colaboradores:
Jesica Saltos (Hospital Italiano. Buenos Aires, Argentina)
Juan Carlos Meolans (Hospital Italiano. Buenos Aires, Argentina)
Sofía Pieroni (Hospital Italiano. Buenos Aires, Argentina)
Autor corresponsal:
Bramardi Santiago. E-mail: santiagobramardi@gmail.com
Recibido:
10 julio 2025
Aprobado:
26 septiembre 2025
Resumen
Introducción: La manometría de la cánula de traqueostomía proporciona datos objetivos sobre la permeabilidad de las vías aéreas superiores, los cuales pueden orientar la toma de decisiones clínicas. Sin embargo, en la práctica clínica de nuestra institución persisten discrepancias entre los profesionales respecto a la necesidad de utilizar la medición de presiones traqueales (PT), en lugar de basarse únicamente en la evaluación clínica. El objetivo del estudio fue determinar qué grado de concordancia existe en la toma de decisiones terapéuticas durante el proceso de decanulación según la evaluación clínica -realizada por profesionales expertos y no expertos- y la medición de las PT.
Materiales y métodos: Estudio de concordancia entre la evaluación clínica y la medición de PT en adultos mayores a 18 años traqueostomizados, internados en unidades de cuidados respiratorios, entre 2021 y 2023.
Resultados: La concordancia en la toma de decisiones basadas en la medición de PT y la evaluación clínica fue casi perfecta para el experto (kappa 0,91; IC 95% 0,83–0,94; p<0,0001) y moderada para los no expertos (kappa 0,42; IC 95% 0,14–0,72; p=0,02).
Conclusión: La evaluación clínica de un profesional experto muestra una concordancia casi perfecta con la medición objetiva de las PT en la toma de decisiones terapéuticas durante la decanulación. En cambio, para profesionales no expertos, esta medición es una herramienta fundamental que complementa su evaluación clínica y permite equiparar sus decisiones a las de los expertos.
Palabras clave: manometría; traqueostomía; disnea; unidades de cuidados respiratorios.
Abstract
Introduction: Tracheostomy tube manometry provides objective data on upper airway patency and can guide clinical decision-making. However, at our institution, discrepancies persist among healthcare professionals regarding the necessity of tracheal pressure measurement versus relying solely on clinical assessment.
The aim of this study was to evaluate the level of concordance in therapeutic decision-making during the decannulation process based on clinical assessment—performed by expert and non-expert professionals—and tracheal pressure measurements.
Materials and methods: This concordance study included tracheostomized adults aged 18 years and older, admitted to respiratory care units between 2021 and 2023. Clinical assessments were compared with tracheal pressure measurements to determine agreement in decannulation decisions.
Results: Agreement between decisions based on tracheal pressure measurements and clinical assessment was almost perfect for experts (κ = 0.91; 95% CI, 0.83–0.94; p < 0.0001) and moderate for non-experts (κ = 0.42; 95% CI, 0.14–0.72; p = 0.02).
Conclusion: Clinical assessment by expert professionals demonstrates almost perfect concordance with objective tracheal pressure measurements in therapeutic decision-making during decannulation. In contrast, for non-expert professionals, tracheal pressure measurement serves as a crucial adjunct to clinical evaluation, helping to align their decisions with those of experts.
Keywords: manometry; tracheostomy; dyspnea; respiratory care units.
Introducción
La permeabilidad y el flujo adecuado de la vía aérea superior (VAS) son determinantes en la toma de decisiones terapéuticas en pacientes traqueostomizados en proceso de descomplejización de la vía aérea artificial (VAA). Aquellos que toleran periodos de ventilación espontánea con válvula fonatoria (VF) o tapón (TF) presentan grandes ventajas, clínicas y comunicativas, frente a quienes ventilan con cánula de traqueostomía (TQT) abierta.1
La correcta evaluación de estos determinantes permite decidir la progresión terapéutica más adecuada. Muchas herramientas de evaluación clínica (disnea, auscultación laríngea, uso de músculos accesorios, entre otras) son subjetivas y dependen de la experiencia del evaluador. La manometría de la cánula de TQT es una herramienta sencilla y eficaz, que permite evaluar las presiones traqueales inspiratorias (PTI) y espiratorias (PTE) proporcionando datos objetivos sobre la permeabilidad de la VAS y orientando la toma de decisiones terapéuticas (tapón fonatorio, válvula fonatoria o únicamente reducción del diámetro de la cánula).2-5
En los últimos años, se han propuesto algoritmos y protocolos que incorporan la medición de PT como criterio objetivo para guiar el proceso de decanulación y la progresión terapéutica.6 Sin embargo, su implementación exige tanto una adecuada formación profesional como la disponibilidad de recursos específicos. En la práctica clínica, en nuestra institución se presentan discordancias entre profesionales sobre la necesidad de la medición de las PT, optando algunos por determinar la progresión terapéutica basados únicamente en la evaluación clínica. Según nuestro conocimiento, la concordancia entre la toma de decisiones terapéuticas basada en la evaluación clínica y la medición de las presiones traqueales (PT) no ha sido estudiada.
Nuestro objetivo fue determinar el grado de concordancia entre la toma de decisiones terapéuticas durante el proceso de decanulación según la evaluación clínica -realizada por profesionales expertos y no expertos- y la medición de las PT. Secundariamente, fue determinar la concordancia entre evaluadores de las variables clínicas subjetivas (auscultación y uso de músculos accesorios), y explorar la proporción de evaluadores que cambiarían su decisión inicial luego de conocer el resultado de las PT. Nuestra hipótesis era que la concordancia en la decisión terapéutica tomada por el evaluador clínico experto y la basada en el resultado de la medición de las PT sería mayor al 80%.
Nuestro estudio aborda esta brecha al evaluar la concordancia entre la toma de decisiones clínicas y las basadas en mediciones objetivas de PT durante el proceso de decanulación. Este análisis aporta evidencia sobre la utilidad real de la manometría como herramienta complementaria, y también explora cómo esta puede modificar la conducta terapéutica y contribuir a reducir la variabilidad interprofesional y aumentar la seguridad del paciente. Además, nuestros hallazgos podrían tener implicancias directas en la formación de profesionales, promoviendo competencias basadas en evidencia y en el desarrollo de protocolos institucionales que estandaricen la práctica clínica y optimicen los resultados.
Materiales y métodos
Diseño y población
Se realizó un estudio prospectivo de concordancia, con muestreo consecutivo. Fueron incluidos pacientes mayores de 18 años, internados en unidades de cuidados intensivos e intermedios de un hospital de alta complejidad de la Ciudad Autónoma de Buenos Aires, con cánula de TQT por más de 72 horas,7 desvinculados de la ventilación mecánica invasiva (VMI) y en proceso de decanulación; y excluidos quienes presentaban alguna contraindicación médica para ocluir la cánula, habían sido ocluídos antes del estudio o rechazaron participar.Fueron eliminados quienes no toleraban al menos cinco respiraciones a volumen corriente con la cánula ocluida.2Pacientes que recibieron un cambio de cánula luego de su inclusión no fueron incluidos nuevamente.
Procedimientos
Al ingresar al estudio fueron recolectados los datos demográficos y clínicos (edad, sexo, talla, peso, días de intubación orotraqueal –IOT–, IOT previas, motivo y días de VMI, causa, días, cambios y características de TQT).7,8
Posteriormente, fue realizada la medición de las PT y la evaluación clínica y semiológica, según el orden de aleatorización, con un intervalo máximo de 15 minutos para permitir la estabilidad clínica y recuperación del paciente.
La medición de las PT fue realizada por un evaluador del grupo de medición de las PT (GMPT) y la evaluación clínica por dos evaluadores independientes –uno perteneciente al Grupo Expertos (GE) y otro al Grupo No expertos (GNoE)– en forma simultánea.
Todos los evaluadores eran licenciados en kinesiología y fisiatría, o equivalentes (carreras de cuatro años o más de duración).
El GE contaba además con formación intensivista –avalado con título de curso superior o posgrado de la Sociedad Argentina de Terapia Intensiva (SATI) o la Comisión Nacional de Evaluación y Acreditación Universitaria (CONEAU)–9 o contaba con al menos 8 años de ejercicio profesional en áreas de cuidados críticos. El GNoE y el GMPT fueron residentes de kinesiología con menos de tres años de ejercicio profesional en áreas de cuidados críticos. El GMPT estuvo conformado por dos evaluadores que fueron entrenados por evaluadores expertos para realizar la medición de las PT, la confiabilidad interevaluador no fue evaluada.
El orden en que se realizaron las evaluaciones (PT y clínica) fue aleatorizado a partir de números generados con el software Stata en bloques de 2, 3 y 4, y guardados en sobres cerrados numerados consecutivamente por un kinesiólogo que no participó de las evaluaciones.
Antes de realizar las evaluaciones, se acondicionó al paciente, se procedió al desinflado del balón de neumotaponamiento y se colocó un TF. Durante la evaluación clínica se recolectaron: frecuencia cardíaca (FC), frecuencia respiratoria (FR) y saturación de O2 (SpO2) con un monitor multiparametrico (Philips IntelliVue MP20/MP30)® al inicio y final; auscultación laríngea,10disnea con la escala de Borg modificada11 –si el paciente no estaba en condiciones cognitivas para responder se registraba como “No evaluable”–, y uso de músculos accesorios (observación del patrón ventilatorio).
Las PT fueron medidas utilizando un manovacuómetro Puritan®, calibrado previamente al reclutamiento, conectado a la cánula de TQT con un adaptador en forma de tubo “T”, ocluido en su extremo distal con un TF.2,3 (Figura 1) Fueron registradas las presiones máximas (Ppico) inspiratorias y espiratorias de cinco respiraciones realizadas a volumen corriente y calculado el valor de la presión media (Pmedia) de cada una.2 Las mediciones ocurridas durante la fonación o la tos fueron descartadas. Los resultados de las mediciones, así como el tipo de progresión, fueron basadas en el algoritmo de Johnson et al.2 (Tabla 1)
Figura 1.
Manovacuómetro confeccionado para las mediciones de PTI y PTE. 1-Conector universal. 2-Adaptador en tubo T. 3-TF. 4-Manovacuómetro de presión.
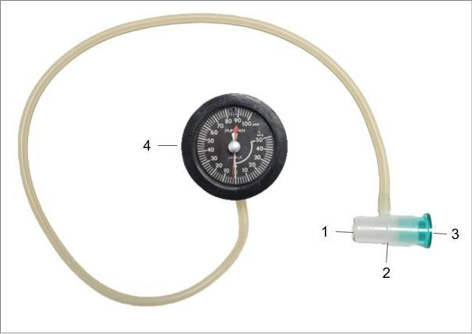
Abreviaturas: PTI: Presión traqueal inspiratoria. PTE: Presión traqueal espiratoria.
Escala de medición: Presión negativa de 0 a -60 cmH2O; Presión Positiva de 0 a +100 cmH2O
Tabla 1.
Puntos de corte de las presiones traqueales.
|
Presión traqueal |
Punto de corte |
Progresión |
|---|---|---|
|
Inspiratoria |
0 a -3 cmH2O |
TF |
|
< -3 cmH2O |
RD |
|
|
Espiratoria |
> 5 |
VF o RD |
Abreviaturas: TF=tapón fonatorio, RD= Reducción del diámetro VF o RD= Válvula fonatoria o reducción del diámetro.
Al finalizar, cada evaluador registró qué decisión terapéutica consideraba adecuada: 1: TF;
2: VF; 3: únicamente reducción del diámetro de la cánula.
Otro grupo de investigadores estuvo encargado de controlar la independencia de las evaluaciones y el enmascaramiento de los resultados, supervisando que el GE y GNoE no se comunicaran durante la evaluación y cada uno registrara los datos de cada variables y la progresión elegida. Asimismo, revisaron la completitud y calidad de los datos, recolectaron y guardaron en sobres opacos los formularios para impedir el acceso a otros evaluadores, y cargaron los datos en la base.
Al finalizar las evaluaciones, se informó al GE y GNoE el resultado de las PT y se consultó si cambiarían su decisión. Por último, los resultados de las evaluaciones fueron comunicadas al equipo de salud a cargo del paciente.
Consideraciones éticas
La investigación fue llevada a cabo cumpliendo los principios éticos acorde a las normas regulatorias de investigación en salud humana a nivel nacional e internacional, la declaración de Helsinki y las Normas de Buenas Prácticas Clínicas ICH E6. El protocolo fue aprobado por el Comité de Ética #6577 y la Dirección del Hospital.
Consideraciones estadísticas
El cálculo del tamaño muestral se realizó a partir de la fórmula propuesta por Norman y Streiner n=2 x c2 para categorías ordinales, siendo “c” la cantidad de categorías decisionales consecutivas (1: TF; 2: VF o 3: únicamente reducción del diámetro) al juicio del evaluador tanto clínico como de la medición de las presiones, siendo necesario incluir 18 pacientes (n=2 x 32=18).12
Las características de los sujetos y los resultados de las variables de estudio se presentan como media y desvío estándar (DE), mediana y percentil 25-75 (P25-75), según la distribución de los datos o frecuencias y porcentajes.
La estimación de la concordancia en la toma de decisiones terapéuticas basada en el método de evaluación clínica realizada por un experto y un no experto, y por el método de medición de PT, fue realizada calculando el coeficiente de Kappa de Cohen ponderado a partir de la matriz de correlaciones que se presenta en la Tabla 2. Este análisis penaliza en forma diferencial las diferentes magnitudes de las discordancias: < 0,00 Sin acuerdo; 0,00-0,20 Insignificante; 0,21-0,40 Mediano; 0,41-0,60 Moderado; 0,61-0,80 Sustancial; 0,81-1,00 Casi perfecto.13 Un valor dep < 0,05 fue considerado estadísticamente significativo. El análisis estadístico fue realizado con STATA (versión 13; Stata Corp LP; College Station, Texas, USA).
Tabla 2.
Matriz de correlaciones para calcular el coeficiente Kappa ponderado entre tipo de progresión y el valor de las presiones traqueales.
|
Tipo de progresión |
PI 0 a -3 |
PI < -3 |
PE > 5 |
|---|---|---|---|
|
Tapón fonatorio |
1 |
0 |
0 |
|
Válvula fonatoria o reducción diámetro |
0 |
1 |
0,8 |
|
Sólo reducción del diámetro |
0 |
0,8 |
1 |
Aclaraciones y abreviaturas: Tipo de progresión operativizado como: 0= Tapón fonatorio (TF); 1= Válvula fonatoria o reducción del diámetro; 2= Únicamente reducción del diámetro. Valor de las presiones traqueales operativizado como: 0= PI (presión inspiratoria) de 0 a -3; 1= PI < -3; 2= PE (presión espiratoria) > 5.
Resultados
Entre abril y octubre de 2023 fueron incluidos 18 pacientes. En la Figura 2 se detalla el flujograma de participantes. El 55,6% eran mujeres, con una mediana (P25-75) de edad de 61,1 (57,96 - 76,17) años. Las características demográficas y clínicas de los participantes se presentan en la Tabla 3. La causa más frecuente de traqueostomía fue en 16 pacientes (89%), la VMI prolongada y la mediana (P25-75) de tiempo de VMI fue de 21 (15 a 24) días. Del total de la muestra, 17 (94,5%) pacientes utilizaban una cánula de TQT Tracoe NR (modelo Vario, con aspiración subglótica) número 8.
Figura 2.
Flujograma de participantes.
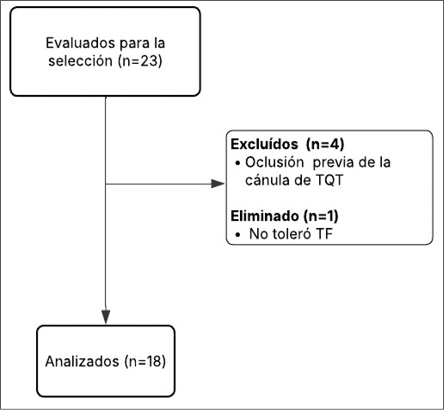
Abreviaturas: TQT: Traqueostomía. TF: Tapón fonatorio.
Tabla 3.
Características demográficas y clínicas de los participantes (n=18).
|
Variables |
Valor |
|---|---|
|
Sexo femenino |
10 (55,5%) |
|
Edad (años)a |
61,1 (58 - 76) |
|
Talla (m)a |
1,61 (1,52-1,67) |
|
Peso (kg)a |
71,25 (66-76,5) |
|
IMC (kg/m2)a |
27,65 (24,35-29,9) |
|
Motivo de ingreso a AVMi |
|
|
Deterioro del sensorio |
7 (38,89%) |
|
IRA |
10 (55,56%) |
|
Procedimiento |
1(5,56%) |
|
Causas de TQT |
|
|
Ventilación prolongada |
16(88,89%) |
|
Vía aérea dificultosa |
2 (11,11%) |
|
Días de IOT(días)a |
12 (6-14) |
|
Días de TQT (días)a |
6 (6-15) |
|
Días de AVMi(días)a |
21 (15-24) |
|
IOT previas (Si/No) |
|
|
Si |
11 (61,11%) |
|
No |
7 (38,89%) |
|
Técnica de TQT percutánea |
18 (100%) |
|
Marca de TQT |
|
|
Tracoe |
17 (94,44%) |
|
Portex |
1 (5,56%) |
|
Diámetro interno |
|
|
7 |
1 (5,56%) |
|
8 |
17 (94,44%) |
|
Diámetro externo |
|
|
9.7 |
1 (5,56%) |
|
11.2 |
17 (94,44%) |
|
Tipos de TQT |
|
|
Con aspiración S.G.B. |
18 (100%) |
|
Cambio de TQT previo |
|
|
No |
17 (94,44%) |
|
Si |
1 (5,56%) |
Abreviaturas: IMC: índice de masa corporal; AVMi: Ventilación Mecánica Invasiva; IRA: Insuficiencia Respiratoria Aguda; TQT: Traqueostomía; IOT: Intubación orotraqueal; S.G.B.: Subglótica con Balón; a: mediana (P25-P75).
Un solo profesional se encargó de las evaluaciones clínicas del GNoE, por el lado del GE cuatro fueron los profesionales encargados de realizarla. Del GMPT dos evaluadores fueron los encargados de realizar la medición de las PT.
La decisión terapéutica predominantemente seleccionada fue la reducción del diámetro de la cánula tanto para los evaluadores clínicos (61% GE y 50% GNoE) como para el GPT basado en los resultados de la medición según el algoritmo de Johnson et al.2 (67%). (Tabla 4)
Tabla 4.
Tipos de progresión en cada paciente según PT y evaluación clínica de los expertos y no expertos (n=18).
|
Nro de paciente |
A partir de la medición de las presiones traqueales |
A partir de la evaluación clínica |
|
|---|---|---|---|
|
Experto |
No experto |
||
|
1 |
TF |
TF |
RD o VF |
|
2 |
RD |
RD o VF |
TF |
|
3 |
RD o VF |
RD |
RD |
|
4 |
TF |
TF |
TF |
|
5 |
RD |
RD |
RD |
|
6 |
RD |
RD |
RD |
|
7 |
TF |
TF |
TF |
|
8 |
RD |
RD |
RD o VF |
|
9 |
RD |
RD |
RD |
|
10 |
TF |
TF |
TF |
|
11 |
RD |
RD |
RD |
|
12 |
RD |
RD |
RD |
|
13 |
RD |
RD |
RD o VF |
|
14 |
RD |
RD |
RD |
|
15 |
RD |
RD |
RD |
|
16 |
RD |
RD o VF |
TF |
|
17 |
RD o VF |
RD o VF |
TF |
|
18 |
RD |
RD |
RD |
Abreviaturas: TF: tapón fonatorio; RD: reducción del diámetro de la cánula de traqueostomía; RD o VF: reducción del diámetro de la cánula de traqueostomía o válvula fonatoria.
Discordancias: En negrita se encuentran resaltados los pacientes en quienes no hubo concordancia entre la evaluación del Grupo experto y/o el Grupo no experto con la medición de las presiones traqueales. En los pacientes 1, 8, 13 y 17 el evaluador no experto no concuerda con las presiones traqueales. En los pacientes 2, 3 y 16 no concuerda ninguno de los dos evaluadores con las presiones traqueales.
La concordancia en la toma de decisiones terapéuticas entre la medición de las PT y la evaluación clínica del experto fue casi perfecta (índice kappa 0,91; IC 95% 0,83 a 0,94; p<0,001), y con los no expertos moderada (índice kappa 0,42; IC 95% 0,14 a 0,72; p=0,02). En la Figura 3 se presenta la frecuencia según la concordancia observada entre la decisión terapéutica tomada según la evaluación clínica (GE y GNoE) con la del GMPT.
La concordancia en la auscultación laríngea entre el GE y el GNoE fue sustancial (índice kappa 0,78; IC 95% 0,74 a 0,94; p<0,001) para una esperada de 50,4%, para el uso de músculos accesorios mediana (índice kappa 0,4; IC 95% 0,29 a 0,5; p=0,0138) para un estimado de 62,96%. Los resultados de las variables de las evaluaciones clínicas se presentan en la Tabla 5.
Tras conocer los resultados de las PT, el 38,9% de los evaluadores no expertos (7 casos) manifestaron que cambiarían la decisión terapéutica, mientras que sólo uno de los evaluadores expertos (5,6%) lo hizo.
Figura 3.
Distribución de frecuencias según concordancia entre evaluación clínica y presiones traqueales (n= 18).
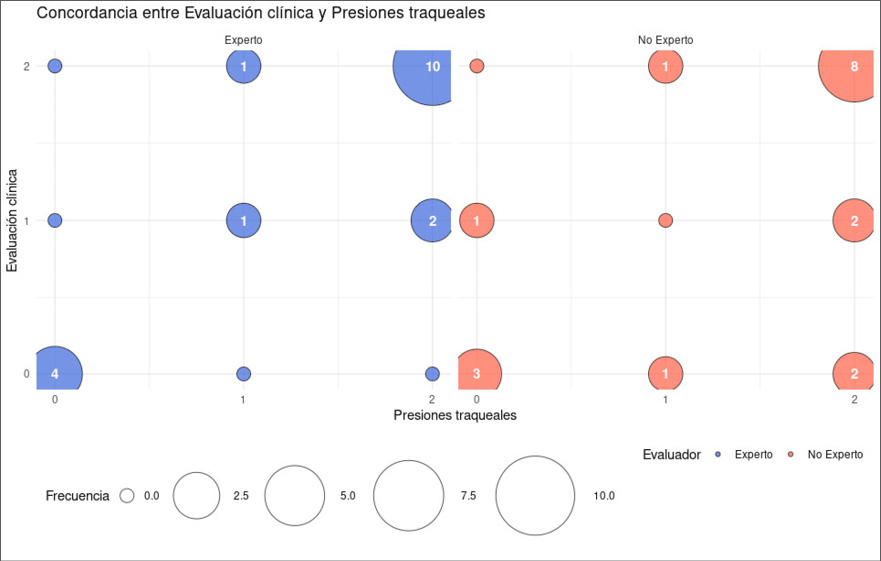
Tabla 5.
Variables clínicas basales y post oclusión por paciente.
|
ID |
SpO2 (%) |
FC (lpm) |
FR (rpm) |
Disnea (Borg modificada) |
||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
|
Experto |
No experto |
Experto |
No experto |
Experto |
No experto |
Experto |
No experto |
|||||||||
|
Basal |
Post |
Basal |
Post |
Basal |
Post |
Basal |
Post |
Basal |
Post |
Basal |
Post |
Basal |
Post |
Basal |
Post |
|
|
1 |
98 |
97 |
98 |
97 |
95 |
98 |
95 |
98 |
20 |
18 |
18 |
12 |
NE |
NE |
NE |
NE |
|
2 |
97 |
96 |
97 |
97 |
112 |
121 |
109 |
118 |
20 |
24 |
20 |
24 |
2 |
3 |
2 |
3 |
|
3 |
97 |
95 |
96 |
94 |
88 |
99 |
86 |
92 |
18 |
22 |
18 |
21 |
NE |
NE |
NE |
NE |
|
4 |
95 |
91 |
95 |
91 |
71 |
70 |
67 |
64 |
21 |
25 |
23 |
23 |
NE |
NE |
NE |
NE |
|
5 |
100 |
100 |
100 |
100 |
82 |
84 |
82 |
85 |
15 |
20 |
15 |
14 |
3 |
5 |
3 |
5 |
|
6 |
94 |
90 |
94 |
91 |
104 |
125 |
103 |
130 |
28 |
33 |
15 |
18 |
NE |
NE |
NE |
NE |
|
7 |
93 |
94 |
93 |
94 |
112 |
114 |
115 |
108 |
18 |
20 |
16 |
18 |
0 |
0 |
0 |
1 |
|
8 |
98 |
97 |
98 |
98 |
87 |
87 |
86 |
89 |
28 |
32 |
24 |
24 |
0 |
2 |
0 |
1 |
|
9 |
93 |
90 |
94 |
92 |
81 |
83 |
72 |
85 |
28 |
30 |
25 |
30 |
0 |
0 |
0 |
0.5 |
|
10 |
94 |
93 |
94 |
93 |
99 |
100 |
99 |
100 |
24 |
26 |
24 |
26 |
0 |
0 |
0 |
0 |
|
11 |
99 |
98 |
99 |
100 |
112 |
114 |
112 |
114 |
27 |
34 |
27 |
35 |
NE |
NE |
NE |
NE |
|
12 |
91 |
92 |
90 |
92 |
67 |
78 |
67 |
78 |
40 |
44 |
33 |
44 |
0.5 |
5 |
0.5 |
5 |
|
13 |
98 |
90 |
98 |
90 |
92 |
93 |
92 |
94 |
22 |
24 |
22 |
22 |
0 |
0 |
0 |
0 |
|
14 |
95 |
90 |
95 |
93 |
75 |
77 |
71 |
77 |
24 |
27 |
15 |
23 |
NE |
NE |
NE |
NE |
|
15 |
93 |
90 |
92 |
90 |
71 |
87 |
68 |
85 |
20 |
24 |
28 |
36 |
0 |
5 |
0 |
7 |
|
16 |
96 |
88 |
96 |
97 |
77 |
97 |
77 |
84 |
16 |
22 |
17 |
23 |
0 |
7 |
0 |
7 |
|
17 |
94 |
94 |
93 |
94 |
104 |
105 |
104 |
104 |
28 |
24 |
28 |
32 |
0 |
3 |
0 |
3 |
|
18 |
98 |
98 |
98 |
99 |
95 |
94 |
94 |
97 |
24 |
24 |
28 |
24 |
2 |
2 |
2 |
3 |
|
Media |
95,7 |
93,5 |
95,6 |
94,5 |
90,2 |
95,8 |
88,8 |
94,5 |
23,3 |
26,3 |
22 |
24,9 |
4,1 |
5,4 |
4,1 |
5,6 |
Abreviaturas: ID: identificador de paciente; SpO₂: saturación periférica de oxígeno; FC: frecuencia cardíaca; FR: frecuencia respiratoria; NE: no evaluable.
Aclaraciones: Media: promedio de los datos; en el caso de los pacientes que no pudieron ser evaluados (NE), el promedio fue realizado dividiendo por el número de pacientes en quienes fue posible evaluar la Escala de Borg.
Discusión
Esta investigación se planteó con el objetivo de determinar la concordancia entre las decisiones terapéuticas tomadas a partir de una evaluación clínica y de la medición de las PT en el proceso de decanulación.
Los hallazgos revelaron una concordancia casi perfecta (kappa 0,91) entre la decisión terapéutica tomada por el profesional experto y la correspondiente a la medición de las PT; y moderada (kappa 0,42) entre el profesional no experto y las PT, lo cual concuerda con la hipótesis planteada.
Asimismo, los no expertos cambiaron su decisión con más frecuencia en comparación con los expertos (38,9% y 5,6%, respectivamente) una vez revelados los resultados de las PT.
López Jordi MC et al. establecen que el punto de partida del razonamiento clínico es la experiencia del profesional quien diagnostica gracias a un proceso de reconocimiento de patrones basados en experiencias pasadas para establecer un juicio.14
Esto podría explicar, en parte, los motivos por los cuales los no expertos cambiaron su decisión terapéutica cuando fueron informados de los resultados de las PT, ya que el razonamiento clínico tiene una curva de aprendizaje específica que depende de la experiencia del profesional. La medición objetiva podría asumir un papel fundamental en la toma de decisiones.
Bertrand et al. plantean que la desventaja de la auscultación pulmonar es su subjetividad y que se ve influenciada por la colaboración del paciente y por el ruido ambiental. El rendimiento de esta técnica es cuestionado ya que se ha reportado una pobre concordancia interevaluador frente a un mismo hallazgo auscultatorio.15 Si bien esta subjetividad también estaría presente durante la auscultación laríngea, la concordancia interevaluador en nuestro estudio fue sustancial (Kappa 0,78), lo que indicaría que esta no fue la razón de la discrepancia entre las decisiones terapéuticas tomadas por el evaluador experto y el no experto. La diferencia entre los resultados observados en nuestro estudio y los documentados por Bertrand podría deberse a que la auscultación pulmonar presenta múltiples categorías de ruidos agregados que podrían interferir en el diagnóstico auscultatorio. Por otro lado, la auscultación laríngea en pacientes traqueostomizados presenta menor cantidad de opciones diagnósticas respecto al flujo pericánula (conservado, estridor inspiratorio, estridor espiratorio o en ambos tiempos).
La concordancia del uso de músculos accesorios entre evaluadores fue mediana (Kappa 0,4), por lo que pudo haber contribuido esta variable clínica a la diferencia entre la decisión terapéutica tomada por GNoE y GE. Esta evaluación es subjetiva, compleja y no estandarizada para la población adulta, por lo que puede influir la experiencia del evaluador en su resultado.
Tobin et al. sostienen que los expertos identifican signos a partir del reconocimiento de patrones y la recuperación automática de conocimientos almacenados en su memoria durante la evaluación de la musculatura respiratoria y que sus decisiones se fundamentan más en la intuición que en el razonamiento, resultado de años de aprendizaje teórico-práctico en el ámbito clínico.16
Pozo et al. establecen que la diferencia entre novatos y expertos radica en que la pericia es un efecto de la práctica acumulada.17 Lopez Jordi MC et al. reafirman esta teoría, estableciendo que una manera de resolver los problemas clínicos es mediante la identificación de patrones configurados a partir de experiencias pasadas.14
Nuestro estudio aborda un dilema clínico relevante centrado en el proceso de toma de decisiones terapéuticas. Destacamos dentro de sus fortalezas su diseño prospectivo y la detallada caracterización de los pacientes y evaluadores –con diferentes niveles de formación y experiencia– lo que facilita su reproducibilidad, la interpretación de sus resultados y su aplicabilidad clínica en contextos reales, así como para considerar posibles implicancias en la formación de profesionales y el desarrollo de protocolos institucionales. Por otro lado, la evaluación del cambio de decisión terapéutica de los evaluadores luego de conocer la medición objetiva de las PT nos permitió conocer el impacto de la incorporación de la manometría en la práctica diaria y enriquecer el proceso de toma de decisiones entre los no expertos.
Finalmente, estos hallazgos no solo tienen implicancias clínicas, sino también educativas y organizacionales: pueden guiar la formación de nuevos profesionales bajo un enfoque basado en evidencia y favorecer la implementación de protocolos institucionales que aseguren una práctica más homogénea, segura y reproducible; contemplando que, para aquellos profesionales con menor experiencia la medición de las PT, puede enriquecer la toma de decisiones terapéuticas.
Nuestro estudio presenta algunas limitaciones: en primer lugar, el evaluador no experto fue siempre el mismo, por lo que las decisiones terapéuticas reflejan su comprensión individual y están influenciadas por su propia curva de aprendizaje, por lo que la generalización de los resultados a otros profesionales no expertos -cuya curva de aprendizaje podría diferir- debe hacerse con cautela, ya que no se puede descartar un sesgo de selección. Desconocemos si haber incluido otros evaluadores no expertos con diferente formación podría haber influido en los resultados. Además, por el mismo motivo no se puede descartar el sesgo de medición que se produce cuando el evaluador tiene una tendencia sistemática a elegir una categoría (por ejemplo la intermedia). Sin embargo, en la Tabla 4, se puede observar que la dirección de la discordancia en quienes la decisión terapéutica tomada por el evaluador no experto no concuerda con la decisión basada en la medición de las PT difiere entre los pacientes. Segundo, durante la auscultación laríngea no fue contemplada la ausencia de pasaje de flujo ya que nos basamos en el protocolo de Johnson et al.,2 siendo penalizada de igual manera que el estridor en ambos tiempos respiratorios. Ambas opciones representaban la situación más grave con respecto al pasaje de flujo por la vía aérea y la decisión terapéutica adecuada en ambas situaciones sería la reducción del diámetro de la cánula de TQT. Por último, aunque los evaluadores conocían los antecedentes clínicos de los pacientes, esto no habría afectado la decisión clínica, ya que aquellos que pudieran interferir con la permeabilidad o el flujo de la vía aérea fueron considerados criterios de exclusión, minimizando así el riesgo de sesgo.
En futuras investigaciones, sería interesante evaluar el manejo de las secreciones por parte del paciente que es un dato relevante a la hora de tomar decisiones terapéuticas. Además, realizar seguimiento de los pacientes en los cuales la decisión terapéutica ha sido basada en las diferentes herramientas o formas de medición aportaría información útil para la práctica clínica. Finalmente, explorar la influencia de los músculos accesorios y la auscultación laríngea en la toma de decisiones basada en la evaluación clínica y semiológica es un área de investigación aún poco explorada, pero de gran potencial.
Conclusión
Este estudio demuestra que la evaluación clínica de un profesional experto presenta una concordancia casi perfecta con la medición objetiva de las PT respecto a la toma de decisiones terapéuticas en pacientes en proceso de decanulación; mientras que, para los profesionales no expertos, esta herramienta se vuelve fundamental complementando su evaluación clínica y equiparando los resultados con los evaluadores expertos en la toma de decisiones.
Agradecimientos: Jefaturas de Servicios intervinientes: Alejandro Midley, María Mercedes Pozzo, Nicolas Roux, Susana Bauque, Hernan Michelangelo, Jorge Sinner.
Asesoría en investigación del servicio de Kinesiología: Marcia Kramer, Juan Pablo Gil, Silvina Perales. Área de Investigación No Patrocinada, Secretaría de Investigación de la Universidad Hospital Italiano.
Financiamiento: los autores declaran que el trabajo no tuvo financiamiento.
Conflicto de interés: los autores declaran no tener conflictos de interés relacionados con el tema de esta publicación ni con los instrumentos de medición utilizados.
Declaración de cumplimiento ético: el protocolo fue aprobado por el Comité de Ética #6577 y la Dirección del Hospital Italiano de Buenos Aires.
Contribuciones de los autores: SB: conceptualización, conservación de datos, análisis formal, investigación, metodología, administración del proyecto, recursos, software, supervisión, validación, visualización, redacción - borrador original y redacción - revisión y edición. MS: conceptualización, conservación de datos, análisis formal, investigación, metodología, recursos, software, visualización, redacción - borrador original y redacción - revisión y edición. MBV: conceptualización, conservación de datos, análisis formal, investigación, metodología, recursos, supervisión, redacción - borrador original y redacción - revisión y edición. CL: conceptualización, conservación de datos, metodología, supervisión, validación, redacción - borrador original y redacción - revisión y edición. MB, EM, ZZ: conservación de datos, análisis formal, software, visualización, redacción - borrador original y redacción - revisión y edición. CG: conceptualización, conservación de datos, metodología, redacción - borrador original y redacción - revisión y edición. ST: análisis formal, metodología, software y redacción - revisión y edición. SDE: conceptualización, análisis formal, metodología, recursos, software, supervisión, validación, visualización, redacción - borrador original y redacción - revisión y edición. Investigadores participantes: PE: conceptualización, recursos, redacción - revisión y edición. PC, JS, JCM, SP: investigación, redacción - revisión y edición.
El Editor en Jefe, Dr. Francisco Arancibia, realizó el seguimiento del proceso de revisión y aprobó este artículo.
Referencias
1. Lichtman SW,Birnbaum IL, Sanfilippo M, Pellicone JT, Damon WJ, King ML. Effect of a tracheostomy speaking valve on secretions, arterial oxygenation, and olfaction: a quantitative evaluation. J Speech Lang Hear Res 1995;38(3):549-555. ttps://doi.org/
2. Johnson DC, Campbell SL, Rabkin JD. Tracheostomy tube manometry: evaluation of speaking valves, capping and need for downsizing. Clin Respir J 2009;3(1):8-14. https://doi.org/
3. Gao C, Zhou L, Wei C, Hoffman MR, Li C, Jiang JJ. The evaluation of physiologic decannulation readiness according to upper airway resistance measurement. Otolaryngol Head Neck Surg 2008;139(4):535–40. https://doi.org/
4. Martin KA, Sataloff RT, Rosen CA. Reply: Speaking Valve Placement: Use Manometry and Downsizing. Ann Am Thorac Soc 2021;18(11):1928–9. https://doi.org/
5. Li J, Pérez A, Schehl J, Albers A, Husain IA. La asociación entre la permeabilidad de las vías respiratorias superiores y la tolerancia a la prueba de la válvula fonatoria para pacientes con traqueotomía: un estudio clínico retrospectivo y un estudio in vitro. Am J Speech Lang Pathol 2021;30(4):1728–36. https://doi.org/10.1044/2021_ajslp-20-00331
6. Silva GA, Cámpora H, Muñoz AC, Dinamarca Díaz N, Navarrete-Contreras P, Vazquez Bet al. Decanulación del paciente traqueostomizado: diferentes escenarios, estrategias y recomendaciones. Rev Am Med Resp 2025;25:47-58. ttps://doi.org./10.56538/ramr.DFVM1468
7. Corredor C, Quiroga-Santamaría P, Landínez-Parra NS. Proceso de cicatrización de heridas de piel, campos endógenos y su relación con las heridas crónicas. Rev Fac Med. 2013;61:441–8.
8. Bosso M, Lovazzano P, Plotnikow GA, Setten M. Cánulas de traqueostomía para adultos, selección y cuidados: revisión bibliográfica. Rev Arg Ter Int 2014;31(1).
9. Gogniat E, Fredes S, Tiribelli N, Setten M, Rodrigues La Moglie R, Plotnikow G et al. Definición del rol y las competencias del kinesiólogo en la Unidad de Cuidados Intensivos. Rev Arg Ter Int. 2018;35(4).
10. Sánchez-Cardona Y, Orozco-Duque A, Roldán-Vasco S. Characterization and classification of cervical auscultation signals acquired with stethoscope for automatic detection of swallowing sound. Rev Mex Ing Biomed 2018;39(2):205–16. https://doi.org/
11. Fajardo RC, Pulido RMA. Validez y confiabilidad de la escala de esfuerzo percibido de Borg. Enseñanza Investig Psicol 2009;14(1):169–77.
12. Norman GR, Streiner DL. Biostatistics: the bare essentials. 3rd ed. Hamilton: BC Decker; 2008.
13. Landis JR, Koch GG. The measurement of observer agreement for categorical data. Biometrics 1977;33(1):159–74. https://doi.org/10.2307/2529310
14. López J, Gómez AC. El razonamiento clínico con enfoque didáctico. InterCambios. Dilemas y transiciones de la Educación Superior. 2020;7(2):16–25.
15. Bertrand ZF, Segall KD, Sánchez DI, Bertrand NP. La auscultación pulmonar en el siglo 21. Rev Chil Pediatr 2020;91(4):500–6.
16. Tobin MJ. Why physiology is critical to the practice of medicine: a 40-year personal perspective. Clin Chest Med 2019;40(2):243–57.
17. Pozo JI. Teorías cognitivas del aprendizaje. 9.a ed. Madrid: Morata; 2006.