
Artículo Original | Respirar, 2026; 18 (1): 82-90 | ISSN 2953-3414 | https://doi.org/10.55720/respirar.18.1.6
Curva flujo-volumen espirométrica. ¿Es confiable su análisis visual para la detección de obstrucción en maniobras limítrofes para FEV1/FVC?
Spirometric Flow-Volume Curve. Is Visual Analysis Reliable for Detecting Obstruction in Borderline FEV1/FVC Maneuvers?
1 Hospital Central de Mendoza, Servicio de Neumonología, Mendoza, Argentina.
2 Universidad Nacional de Cuyo (UNCuyo), Facultad de Ciencias Médicas, Mendoza, Argentina.
AUTOR CORRESPONSAL:
Gonzalo Luis Santiago gonzaloluissantiago@gmail.com
Recibido:
11 abril 2025
Aprobado:
17 octubre 2025
Resumen
Introducción: Se postula que la concavidad de la curva flujo-volumen espirométrica podría representar la obstrucción al flujo de aire en forma temprana. La forma habitual de informarla es mediante el análisis visual.
Métodos: A través de una encuesta virtual, anónima, dirigida a neumonólogos especialistas y en formación, se evaluó la concordancia en la evaluación visual de la curva flujo-volumen, mediante el estadístico kappa de Fleiss. Esta incluyó imágenes de curvas (14 en total), en maniobras cercanas a su límite inferior normal. Las mismas debieron ser caracterizadas como “obstructivas” o “no obstructivas”. Además, se solicitó detallar los años de experiencia y la cantidad de informes espirométricos semanales para segmentar en subgrupos.
Resultados: Se analizaron 124 encuestas. El valor de kappa global fue 0,293. El análisis kappa intra-sujeto evidenció un valor de 0,002. Según años de ejercicio, <5 años: 0,286; 5 a 10 años: 0,423; >10 años 0,239. Ajustado al volumen de informes espirométricos semanales, menos de 10: 0,381; de 10 a 30: 0,266; más de 30: 0,227. Todos los valores tuvieron relevancia estadística a excepción del análisis intra-sujeto. No hubo diferencias significativas en edad, FVC, FEV1, FEV1/FVC ni sus respectivos z-score en las maniobras catalogadas como “obstructivas” o “no obstructivas”.
Conclusiones: Los valores de kappa hallados presentan una mínima concordancia entre los profesionales respecto a la evaluación visual de la curva FV, sin mostrar diferencias al discriminarlos por experiencia, por ende, no resultan precisos.
Palabras clave: espirometría; curvas de flujo-volumen espiratorio máximo; fenómenos fisiológicos respiratorios; enfermedades pulmonares obstructivas.
Abstract
Introduction: It is proposed that the concavity of the spirometric flow-volume curve could represent early airflow obstruction. The usual way to report it is through visual analysis.
Methods: Through an anonymous virtual survey directed at specialist and trainee pulmonologists, the concordance in the visual evaluation of the flow-volume curve was assessed using Fleiss’ kappa statistic. The survey included only images of curves (14 in total) from maneuvers close to their lower normal limit. These curves were characterized as “obstructive” or “non-obstructive”. Additionally, respondents were asked to specify their years of experience and the number of spirometric reports they processed weekly to create subgroups.
Results: A total of 124 surveys were analyzed. The global kappa value was 0.293. The intrasubject kappa analysis showed a value of 0.002. According to years of practice, the values were: <5 years: 0.286; 5 to 10 years: 0.423; >10 years: 0.239. Adjusted by the number of weekly spirometric reports, the results were: less than 10: 0.381; 10 to 30: 0.266; more than 30: 0.227. All values were statistically significant, except for the intrasubject analysis. There were no significant differences in age, FVC, FEV1, FEV1/FVC or their respective z-scores in the maneuvers categorized as “obstructive” or “non-obstructive”.
Conclusions: The kappa values found show minimal concordance among professionals regarding the visual evaluation of the flow-volume curve, with no differences when classified by experience. Therefore, the results are not precise.
Key words: spirometry; maximal expiratory flow-volume curves; respiratory physiological phenomena; lung diseases, obstructive.
Introducción
La valoración de la curva flujo-volumen (FV) fue introducida por Robert Hyatt en 1958. Junto con Miller, describió los distintos factores que influyen en la morfología de dicho bucle, haciendo especial énfasis en las lesiones de la vía aérea central.1 Hyatt discriminó los flujos espiratorios durante la maniobra de capacidad vital forzada en dos partes sucesivas, destacando la limitación independiente del esfuerzo en la mitad final del trazado, y atribuyó este comportamiento a las propiedades físicas de las vías respiratorias inferiores.2
En los años siguientes, se detallaron las bases fisiológicas de este fenómeno durante la espiración forzada, fundamentadas principalmente por la compresión dinámica de las vías respiratorias intratorácicas, determinada por la presión de retroceso elástico pulmonar y la resistencia de las vías respiratorias pequeñas.1 Actualmente, estos conceptos se mantienen vigentes y, además, se reconoce que los mecanismos patológicos de gran parte de las enfermedades obstructivas se originan en la pequeña vía aérea. Estas estructuras conforman una gran área y contribuyen escasamente con las resistencias al flujo aéreo; como consecuencia, tienen poca repercusión en las variables espirométricas en forma inicial. No obstante, se ha descrito a la concavidad espiratoria en la curva FV como un reflejo temprano de este proceso y persiste la hipótesis de que dichos cambios morfológicos podrían preceder a las alteraciones numéricas tradicionales indicativas de obstrucción.3-5
Los documentos de consenso sobre espirometría incluyen de manera reiterada diversos ejemplos gráficos de bucles FV y sus interpretaciones, que abarcan distintos grados de patología obstructiva. Sin embargo, no se detalla un método objetivo estandarizado para dicha valoración, a pesar de las múltiples propuestas existentes.3-7 Hasta la fecha, no se ha estudiado la precisión del análisis visual de la curva flujo-volumen como herramienta para la detección temprana de obstrucción.
El objetivo de este estudio fue evaluar la concordancia entre distintos profesionales al analizar subjetivamente la curva FV de pacientes con una relación FEV₁/FVC próxima al límite inferior de la normalidad (LIN).
Material y Métodos
Estudio transversal y observacional, llevado a cabo a través de una encuesta virtual.
1. Obtención de las curvas
Se analizó retrospectivamente la base de datos espirométrica del Servicio de Neumonología del Hospital Central de Mendoza, Argentina. Se revisaron las espirometrías realizadas entre 17/10/2021 al 12/05/2022 abarcando 3.852 curvas espirométricas. Los datos se procesaron de forma anonimizada.
El equipo a través del cual se obtuvieron las pruebas es un espirómetro de turbina (Spirobank II®). Se utilizó el software Winspiro PRO versión 8.2.0.
En la selección de curvas se eligieron las maniobras pre-broncodilatadores, en pacientes mayores de 18 años con calidad grado A según estándares ATS/ERS 2019.8 Las curvas FV compatibles con obstrucción de vía aérea central fueron excluidas.
Una vez obtenida la base de datos, se ordenaron las unidades de análisis según la diferencia entre FEV1/FVC y el LIN de FEV1/FVC en cada una de ellas. Se eligieron las 12 maniobras con menor diferencia absoluta, positiva o negativa. En la Tabla 1 se presentan las principales variables de las curvas seleccionadas, junto con sus respectivos valores de z-score, calculados según las ecuaciones de referencia para población caucásica del Global Lung Initiative (GLI), utilizando la plataforma web recomendada por la European Respiratory Society.⁹
Tabla 1.
Espirometrías incluidas en la encuesta
|
CURVAS |
SEXO |
EDAD (años) |
FVC (L) |
z-score FVC |
FEV1 (L) |
z-score FEV1 |
FEV1/FVC |
z-score FEV1/FVC |
|---|---|---|---|---|---|---|---|---|
|
1* |
F |
30 |
3,25 |
-1,41 |
2,4 |
-2,29 |
73,8 |
-1,58 |
|
2* |
F |
57 |
2,21 |
-1,80 |
1,57 |
-2,32 |
71 |
-1,29 |
|
3 |
F |
60 |
2,59 |
0,07 |
1,81 |
-0,79 |
69,9 |
-1,41 |
|
4 |
M |
63 |
3,36 |
-0,92 |
2,16 |
-1,84 |
64,3 |
-1,76 |
|
5 |
F |
63 |
1,71 |
-1,69 |
1,12 |
-2,52 |
65,5 |
-1,89 |
|
6 |
F |
43 |
2,66 |
-1,55 |
1,96 |
-2,16 |
73,7 |
-1,28 |
|
7 |
F |
69 |
1,63 |
-1,57 |
1,05 |
-2,38 |
64,4 |
-1,82 |
|
8* |
F |
57 |
2,21 |
-1,80 |
1,57 |
-2,32 |
71 |
-1,29 |
|
9 |
F |
33 |
3,23 |
-0,61 |
2,43 |
-1,44 |
75,2 |
-1,37 |
|
10 |
F |
53 |
2,06 |
-2,81 |
1,43 |
-3,25 |
69,4 |
-1,58 |
|
11 |
M |
38 |
5,66 |
0,31 |
4,02 |
-0,70 |
71 |
-1,58 |
|
12 |
F |
38 |
3,06 |
-1,19 |
2,27 |
-1,90 |
74,2 |
-1,34 |
|
13* |
F |
30 |
3,25 |
-1,41 |
2,4 |
-2,29 |
73,8 |
-1,58 |
|
14 |
F |
64 |
1,68 |
-2,72 |
1,13 |
-3,13 |
67,3 |
-1,57 |
Los valores de z-score corresponden a GLI (Caucásico).
En negrita* figuran las curvas repetidas en la encuesta.
M: Masculino; F: Femenino
2. La encuesta
Se elaboró en forma virtual a través de la plataforma Google forms enviada a neumonólogos y residentes en neumonología, difundida a través de la Asociación Mendocina de Medicina Respiratoria “AMRM” y Asociación Argentina de Medicina Respiratoria “AAMR”. (Anexo 1).
Las imágenes de las curvas F/V de los 12 estudios seleccionados en el apartado anterior fueron aleatorizadas para cada encuesta. Dos de las curvas fueron repetidas con la finalidad de valorar la confiabilidad intra-observador, lo que dio lugar a un total de 14 curvas. Se instó a evaluar visualmente estos gráficos de curva flujo-volumen en forma dicotómica, catalogando como “obstructivo” o “no obstructivo”, sin contar con otros datos de cada caso. Los resultados se procesaron en forma anonimizada, contando únicamente con el e-mail en cada respuesta, para evitar duplicados. Además, se solicitó detallar los años de ejercicio en especialidad y la cantidad de informes espirométricos semanales. El tiempo estimado para lograr completar la encuesta fue menor de 5 minutos.
3. Análisis de datos
Se utilizó el software libre Epidat versión 4.2 para el análisis estadístico. Se compararon las respuestas de los participantes según el análisis de concordancia kappa de Fleiss, IC 95% (jackknife) y valor p. Se realizó un análisis global y luego estratificado según las variables: años de ejercicio en especialidad, cantidad de informes espirométricos semanales y variabilidad intra-observador. Para la interpretación de los resultados de kappa, se utilizaron los criterios propuestos por McHugh M. L.10 (Anexo 2)
Se agruparon las pruebas que presentaron una coincidencia de respuesta superior al 70%, tanto para las maniobras clasificadas como obstructivas como para las no obstructivas. Las variables de ambos conjuntos se compararon mediante la prueba t de Student.
Resultados
Se recibieron un total de 125 respuestas; una de ellas no consignó dirección de correo electrónico y fue descartada por la imposibilidad de verificar si se trataba de una respuesta duplicada. En consecuencia, se analizaron 124 encuestas. Las respuestas correspondientes a la valoración de cada curva se detallan en la Figura 1.
Figura 1.
Respuestas totales discriminadas por cada curva.
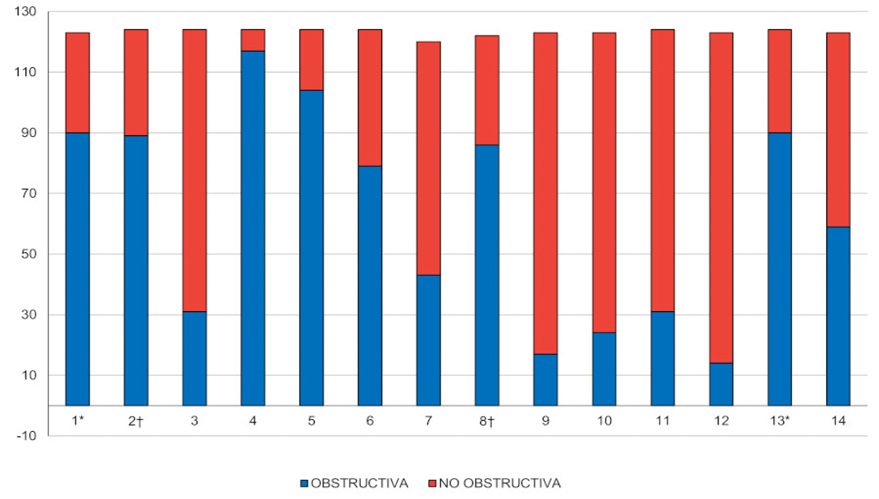
*†: Indican los pares de maniobras duplicadas.
El valor de kappa global fue 0,293 (IC 95%: 0,15 – 0,43; p: <0,0001) consistente con una concordancia mínima. Los valores de kappa ajustados según los años de especialidad y la cantidad de espirometrías informadas semanalmente se presentan en las Tablas 2 y 3, respectivamente.
Tabla 2.
Años de ejercicio en especialidad.
|
Años de ejercicio en especialidad |
N |
Valor kappa |
IC (95%) |
P |
|---|---|---|---|---|
|
<5 años |
18 |
0,286 |
0,16-0,40 |
<0,0001 |
|
5 a 10 años |
32 |
0,423 |
0,26-0,58 |
<0,0001 |
|
>10 años |
74 |
0,239 |
0,09-0,38 |
<0,0001 |
|
TOTAL |
124 |
0,293 |
0,15-0,43 |
<0,0001 |
Tabla 3.
Cantidad de informes espirométricos semanales.
|
Cantidad de informes espirométricos semanales |
N |
Valor kappa |
IC (95%) |
P |
|---|---|---|---|---|
|
>30 |
29 |
0,227 |
0,08-0,37 |
<0,0001 |
|
10 a 30 |
57 |
0,266 |
0,13-0,40 |
<0,0001 |
|
<10 |
38 |
0,381 |
0,23-0,53 |
<0,0001 |
|
TOTAL |
124 |
0,293 |
0,15-0,43 |
<0,0001 |
La concordancia individual se evaluó mediante pruebas repetidas, utilizando dos pares de imágenes duplicadas. De los participantes que contestaron estas imágenes idénticas, se analizó cada par en forma separada y se evidenció una coincidencia de respuesta del 75% y 83%. De las 124 respuestas, en tres casos (2%) faltó la contestación a alguna de las imágenes duplicadas; 78 participantes (63%) no variaron su respuesta en ninguno de los pares, mientras que 43 (35%) variaron la respuesta al menos en un par. El análisis kappa para estas pruebas repetidas arrojó un valor de 0,002 (IC 95% -0,10 a 0,08, valor p: 0,784). No obstante, cabe destacar que, por tratarse únicamente de dos repeticiones, estos resultados carecen de potencia estadística suficiente.
Las maniobras con una coincidencia de respuesta mayor al 70% fueron clasificadas en forma conjunta como: obstructivas (curvas 1, 2, 4, 5, 8 y 13) y no obstructivas (curvas 3, 9, 10, 11 y 12). El análisis comparativo entre ambos grupos, se expone en la Tabla 4. Ninguna de las variables analizadas presentó una diferencia relevante entre los grupos.
Tabla 4
Analisis comparativo.
|
GRUPO |
OBSTRUCTIVAS |
NO OBSTRUCTIVAS |
P |
EDAD (media) |
53,25 |
44,4 |
0,548 |
|---|---|---|---|
|
FVC (media) |
2,63 |
3,32 |
0,397 |
|
Z-SCORE FVC (media) |
-1,46 |
-0,85 |
0,085 |
|
FEV1 (media) |
1,81 |
2,39 |
0,406 |
|
Z-SCORE FEV1 (media) |
-2,24 |
-1,62 |
0,063 |
|
FEV1/FVC (media) |
68,65 |
71,94 |
0,318 |
|
Z-SCORE FEV1/FVC (media) |
-1,63 |
-1,46 |
0,169 |
Discusión
La pequeña vía aérea se ve afectada de forma temprana en múltiples enfermedades respiratorias. Esta región, conocida como la “zona silente” del pulmón, requiere un daño extenso para que los cambios puedan ser detectados mediante la espirometría. En algunas ocasiones, dicho daño puede ser documentado mediante otras pruebas diagnósticas. En pacientes con EPOC, el estudio COPDGene mostró que más del 42% de los pacientes clasificados como GOLD 0 presentaban evidencias de enfisema o enfermedad de las vías respiratorias, demostradas mediante un análisis de tomografía computarizada cuantitativa, mucho antes de que se evidencien alteraciones espirométricas.11 Por su parte, la disfunción de las pequeñas vías aéreas está presente en más del 90% de los pacientes asmáticos, según el estudio ATLANTIS.12
Existe un anhelado interés en desarrollar nuevas herramientas que mejoren la sensibilidad de la espirometría en la detección temprana de la patología obstructiva. En este sentido, se han descrito múltiples propuestas de análisis de la curva, así como de los flujos medios, con resultados variables. El reciente trabajo de Alotaibi et al. menciona el reiterado uso de la concavidad de la curva FV para valorar el compromiso temprano en la patología obstructiva, aunque sin una base de evidencia robusta.5 Asimismo, en la última norma técnica intersocietaria de ERS/ATS, Stanojevic et al. también hacen referencia a esta posible relación en la morfología de la curva y la disfunción de las pequeñas vías aéreas.3
El diseño del presente estudio compara el análisis visual de la curva FV y evalúa la coincidencia de un observador respecto de sí mismo o de otros observadores, mediante el índice kappa, con el objetivo de eliminar el efecto del azar. Se simuló una evaluación “a ciegas” de la curva FV, excluyendo los demás datos numéricos. Se seleccionaron maniobras limítrofes de la normalidad, con la intención de replicar las curvas que podrían indicar enfermedad obstructiva temprana. Es conocido que, en los pacientes con patología obstructiva de mayor gravedad, suelen presentarse manifestaciones morfológicas evidentes, con menor variabilidad entre observadores, aunque estas no aportan información adicional al análisis espirométrico habitual.13
Aunque no existe un punto de corte universalmente aceptado para considerar la concordancia como adecuada, se aplicaron los criterios propuestos por McHugh M. L.10 El valor de kappa global fue 0,293, lo que refleja una concordancia mínima. Tras ajustar por la experiencia del profesional y por el número de informes de espirometrías semanales, no se observó un aumento en la concordancia. En ninguna de las imágenes expuestas se alcanzó acuerdo pleno entre los profesionales encuestados. No obstante, en algunas de ellas se evidenció un grado de acuerdo marcado, aunque los factores que lo explican no fueron identificados.
Respecto a la concordancia individual, el escaso número de pruebas duplicadas no se tradujo en valores clínicamente significativos. La proporción de respuestas a cada imagen duplicada fue prácticamente equivalente, como se muestra en la Figura 1. No obstante, al analizar la concordancia de respuestas en cada sujeto, se observó que el 35% de los encuestados modificó su respuesta en al menos uno de los pares.
Como limitación de nuestro trabajo, reconocemos el hecho de haber cegado completamente los datos y no haber proporcionado la edad de los pacientes, la cual podría haber actuado como un factor limitante al evaluar una curva como obstructiva. Es conocido entre expertos que tanto la curvatura de la curva FV como el índice FEV1/FVC sufren modificaciones con la edad.
Conclusiones
Los valores de kappa hallados mostraron una mínima concordancia entre los profesionales respecto a la evaluación visual de la curva FV, sin mostrar diferencias significativas al discriminarlos por experiencia y, por ende, no resultan precisos. La concordancia individual de cada observador no alcanzó significancia estadística. Nuestros hallazgos desalientan esta evaluación subjetiva habitual, orientan a la necesidad de adoptar medidas objetivas para unificar la interpretación de la curvatura y fomentan a estudiar variables alternativas con el objetivo de detectar obstrucción al flujo aéreo en forma temprana.
Financiamiento: los autores declaran que el trabajo no tuvo financiamiento.
Conflictos de interés: GLS declara que no tiene conflictos de intereses. EMB declara que es investigador en protocolos de los laboratorios AstraZeneca e Eagle; es speaker de los laboratorios AstraZeneca, GSK, Boehringer y Janssen.
Declaración de cumplimiento ético: El trabajo no fue evaluado por un comité de ética. La metodología fue discutida con referentes en el tema, se respetó la anonimidad y voluntariedad de la participación en la encuesta.
Contribuciones de los autores: GLS: conceptualización; curación de datos; análisis formal; investigación; metodología; administración del proyecto; validación; visualización; borrador original y redacción. EMB: metodología; administración del proyecto; supervisión y redacción.
El Editor en Jefe, Dr. Carlos Luna, realizó el seguimiento del proceso de revisión y aprobó este artículo.
Referencias:
1. Wu TD, McCormack MC, Mitzner W. The history of pulmonary function testing. Springer International Publishing, Basel, 2018; pp. 15–42. https://doi.org/10.1007/978-3-319-94159-2_2
2. Hyatt RE, Schilder DP, Fry DL. Relationship between maximum expiratory flow and degree of lung inflation. J Applied Physiol 1958;13(3):331–336. https://doi.org/10.1152/jappl.1958.13.3.331
3. Stanojevic S, Kaminsky DA, Miller, Thompson B, Aliverti A, Barjaktarevic I et al. ERS/ATS technical standard on interpretive strategies for routine lung function tests. Eur Resp J 2022;60(1):2101499. https://doi.org/10.1183/13993003.01499-2021
4. Hoesterey D, Das N, Janssens W, Cooper CB, Tashkin DP, Barjaktarevic I et al. Spirometric indices of early airflow impairment in individuals at risk of developing COPD: Spirometry beyond FEV1/FVC. Respir Med 2019;156:58–68. https://doi.org/10.1016/j.rmed.2019.08.004
5. Alotaibi NM, Eddy RL, Sin DD. Mild airways obstruction: spirometric diagnostic pitfalls and solutions. Curr Opin Pulm Med 2024;1;30(2):121-128. https://doi.org/10.1097/MCP.0000000000001023
6. American Thoracic Society. Standardization of Spirometry, 1994 Update. Am J Respir Crit Care Med 1995;152(3):1107–1136. https://doi.org/10.1164/ajrccm.152.3.7663792
7. Miller MR, Hankinson J, Brusasco V, Burgos F, Casaburi R, Coates A et al. Standardisation of spirometry. Eur Resp J 2005;26(2):319–338. https://doi.org/10.1183/09031936.05.00034805
8. Graham BL, Steenbruggen I, Miller MR, Barjaktarevic I, Cooper BG, Hall GL et al. Standardization of Spirometry 2019 Update. An Official American Thoracic Society and European Respiratory Society Technical Statement. Am J Resp Critical Care Med 2019;200(8). https://doi.org/10.1164/rccm.201908-1590ST
9. Global Lung Function Initiative 2021. GLI Calculator Version 2.0. [Internet]. [Consultado 3 mar 2025]. Disponible en: http://gli-calculator.ersnet.org/index.html
10. McHugh M. L. Interrater reliability: the kappa statistic. Biochemia Medica 2012;22(3):276–282.
11. Regan EA, Lynch DA, Curran-Everett D, Curtis JL, Austin JHM, Grenier PA et al. Clinical and Radiologic Disease in Smokers With Normal Spirometry. JAMA Intern Med 2015;175(9):1539–1549. https://doi.org/10.1001/jamainternmed.2015.2735
12. Postma DS, Brightling C, Baldi S, Van den Berge M, Fabbri LM, Gagnatelli A et al. Exploring the relevance and extent of small airways dysfunction in asthma (ATLANTIS): baseline data from a prospective cohort study. Lancet Respir Med 2019;7:402–416. https://doi.org/10.1016/S2213-2600(19)30049-9
13. Weiner DJ, Forno E, Sullivan L, Weiner GA, Kurland G. Subjective and Objective Assessments of Flow-Volume Curve Configuration in Children and Young Adults. Ann Am Thorac Soc 2016;13(7):1089–1095. https://doi.org/10.1513/AnnalsATS.201511-774OC
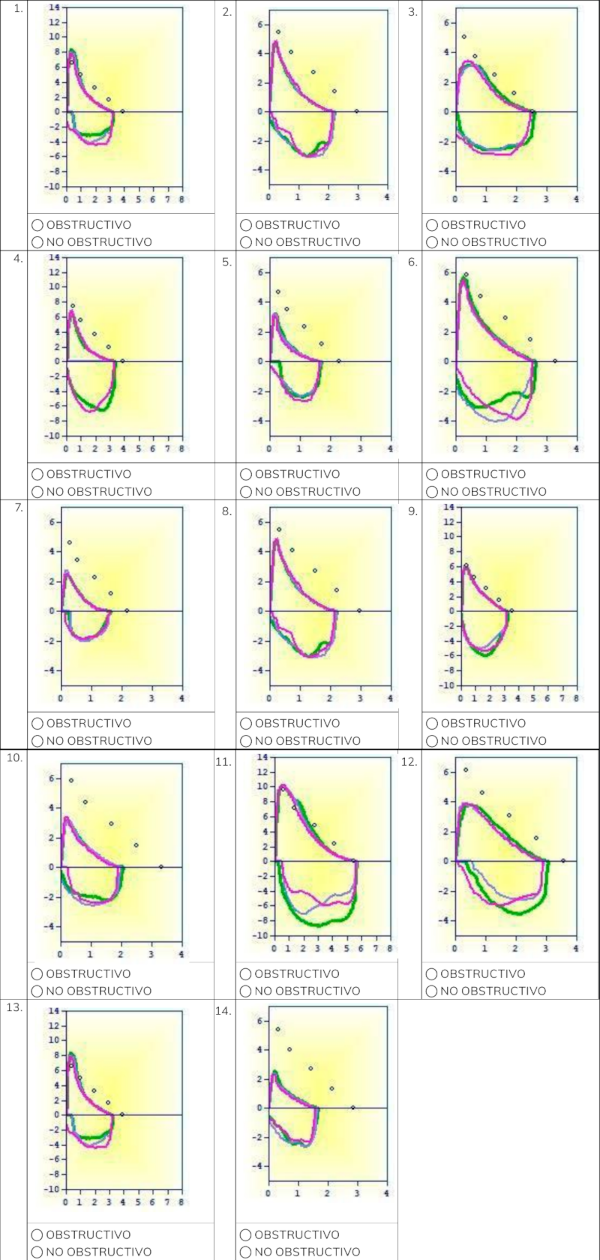
Anexo 1. Encuesta virtual:
Valoración subjetiva de la curva flujo-volumen
El siguiente formulario está dirigido a médicos neumonólogos o en sistema de formación de neumonología.
Se exponen imágenes de 14 curvas flujo - volumen espirométricas con valores FEV1/FVC próximos a su límite inferior de normalidad, debajo de cada imagen deberá marcar si le impresiona obstructiva o no obstructiva según su morfología. Los puntos corresponden a los valores teóricos.
Los datos serán analizados en forma anónima, se solicita indicar mail para evitar respuestas duplicadas.
Indique su mail:
TIEMPO APROXIMADO DE EJERCICIO EN ESPECIALIDAD (INCLUYE FORMACIÓN):
⃝ <5 años
⃝ 5 a 10 años
⃝ >10 años
INDIQUE EL NÚMERO APROXIMADO DE ESPIROMETRIAS INFORMADAS SEMANALMENTE
⃝ Menos de 10
⃝ 10 a 30
⃝ Más de 30
Anexo 2.
Interpretación del estadístico Kappa.
|
Valor Kappa |
Nivel de acuerdo |
|
0,00 - 0,20 |
Ninguno |
|
0,21 - 0,39 |
Mínimo |
|
0,40 - 0,59 |
Débil |
|
0,60 - 0,79 |
Moderado |
|
0,80 - 0,90 |
Fuerte |
|
>0,90 |
Casi perfecto |