

ARTÍCULO ORIGINAL | Respirar, 2024; 16(2): 127-136 | ISSN 2953-3414 | https://doi.org/10.55720/respirar.16.2.3
Recibido:
6 mayo 2023
Aceptado
1 marzo 2024
Luis Pombo
https://orcid.org/0000-0002-5104-8579
Joaquín Maritano Furcada
https://orcid.org/0000-0003-2833-7636
Marcos Alejandro Mestas Nuñez
https://orcid.org/0000-0002-5417-6955
Juan Ignacio Zaballa
https://orcid.org/0000-0002-4401-3431
Alberto Seehaus
https://orcid.org/0000-0003-3175-6057
Bruno Leonel Ferreyro
https://orcid.org/0000-0001-7485-3741
Horacio Matias Castro
https://orcid.org/0000-0002-6617-2695
Esta revista está bajo una licencia de
Creative Commons Reconocimiento 4.0 Internacional.
Patrón de neumonía organizativa en TC de tórax: prevalencia y asociación con resultados clínicos en una cohorte de pacientes con COVID-19 grave/crítico
Organizing Pneumonia Pattern on Chest CT: Prevalence and Association with Clinical Outcomes in a Cohort of Patients with Severe/Critical COVID-19
Luis Pombo1 , Joaquín Maritano Furcada1
, Joaquín Maritano Furcada1 ,
,
Marcos Alejandro Mestas Nuñez2 , Juan Ignacio Zaballa1
, Juan Ignacio Zaballa1 , Alberto Seehaus2
, Alberto Seehaus2 , Bruno Leonel Ferreyro3,4,5
, Bruno Leonel Ferreyro3,4,5 , Horacio Matías Castro1
, Horacio Matías Castro1
1. Hospital Italiano de Buenos Aires, Medicina Respiratoria, Buenos Aires, Argentina
2. Hospital Italiano de Buenos Aires, Departamento de Diagnóstico por Imágenes, Buenos Aires, Argentina
3. Universidad de Toronto, División Interdepartamental de Medicina de Cuidados Críticos, Toronto, ON, Canadá
4. University Health Network, Sistema de Salud Sinaí, Departmento de Medicina, Toronto, ON, Canadá
5. Universidad de Toronto, Escuela de Salud Pública Dalla Lana, Toronto, ON, Canadá
Autor CORRESPONSAL:
Luis Pombo, luis.pombo@hospitalitaliano.org.ar
Resumen
Introducción: La neumonía por COVID-19 puede presentarse con dos patrones radiológicos: daño alveolar difuso o neumonía organizativa. Estos patrones tienen diferente evolución y pronóstico en pacientes sin infección por COVID-19. Nuestro objetivo fue evaluar la prevalencia del patrón radiológico de neumonía organizativa y su asociación con los desenlaces clínicos.
Métodos: Se realizó un estudio de cohorte retrospectivo que incluyó a pacientes adultos hospitalizados por COVID-19 grave/crítica a los que se les realizó una tomografía computarizada de tórax en los 21 días posteriores al diagnóstico. Los patrones radiológicos fueron revisados y clasificados por dos radiólogos expertos.
Resultados: De los 80 pacientes incluidos, el 89% (n=71) presentaron un patrón compatible con neumonía organizativa. Los principales hallazgos radiológicos fueron la distribución multilobar (98,7%) y bilateral (97,6%) con opacidades en vidrio esmerilado (97,6%). El 44% (n=33) de los sujetos requirió ingreso en cuidados intensivos, de los cuales el 24% (n=19) recibió ventilación mecánica. La presencia de neumonía organizativa se asoció de forma independiente con una disminución de las probabilidades de ventilación mecánica o muerte (Odds ratio 0,14; intervalo de confianza del 95%: 0,02 - 0,96; valor de p 0,045) en un modelo multivariado que incluía la edad, el sexo, el IMC y la afectación pulmonar en la TC.
Conclusiones: Un patrón radiológico de neumonía organizativa es altamente prevalente en pacientes con COVID-19 grave/crítico y se asocia con mejores resultados clínicos.
Palabras clave: COVID-19, enfermedad pulmonar intersticial, neumonía organizativa.
Abstract
Introduction: COVID-19 pneumonia can present with two distinct radiologic patterns: diffuse alveolar damage or organizing pneumonia. These patterns have been linked to different outcomes in non-COVID-19 settings. We sought to assess the prevalence of organizing pneumonia radiologic pattern and its association with clinical outcomes.
Methods: We performed a retrospective cohort study including adult patients hospitalized for severe/critical COVID-19 who underwent chest computed tomography within 21 days of diagnosis. Radiologic patterns were reviewed and classified by two expert radiologists.
Results: Among 80 patients included, 89% (n=71) presented a pattern consistent with organizing pneumonia. The main radiologic findings were multilobar (98.7%) and bilateral (97.6%) distribution with ground glass opacities (97.6%). Intensive care admission was required for 44% (n=33) of subjects, of which 24% (n=19) received mechanical ventilation. The presence of organizing pneumonia was independently associated with a decreased odds of mechanical ventilation or death (Odds ratio 0.14; 95% confidence interval 0.02 - 0.96; p value 0.045) in a multivariate model including age, gender, BMI and lung involvement on CT.
Conclusion: A radiologic pattern of organizing pneumonia is highly prevalent in patients with severe/critical COVID-19 and is associated with improved clinical outcomes.
Keywords: COVID-19, Interstitial lung disease, organizing pneumonia.
Introducción
La pandemia de Coronavirus 2019 (COVID-19) impuso una enorme carga de enfermedad en todo el mundo, con más de 507 millones de casos y aproximadamente 6,2 millones de muertes notificadas hasta el 21 de abril de 2022.1 El COVID-19 se caracteriza por diferentes patrones histopatológicos en los que predominan la neumonía organizativa y el daño alveolar difuso.2 El daño alveolar difuso presenta lesiones endoteliales y alveolares que dan lugar a fuga de proteínas y fluidos a la luz alveolar.3 Por el contrario, la neumonía organizativa produce daño alveolar con fuga de proteínas y acumulación de fibrina a nivel del lumen.4
La neumonía organizativa difiere del daño alveolar difuso en sus desencadenantes, características radiológicas, pronóstico y respuesta favorable al tratamiento con corticosteroides.5 El daño alveolar difuso se caracteriza radiológicamente por opacidades alveolares bilaterales y difusas que se desarrollan de forma aguda tras un acontecimiento desencadenante.6 La progresión a insuficiencia respiratoria es frecuente y la respuesta a los corticosteroides es mínima. El patrón de neumonía organizativa demuestra opacidades subpleurales o broncovasculares que pueden asociarse a signos radiológicos específicos como el signo del halo reverso y el signo perilobular.7 La literatura ha sugerido que la concordancia diagnóstica entre la evaluación radiológica e histopatológica de la neumonía organizativa oscila entre el 60% y el 90%.8
El objetivo de este estudio fue evaluar la prevalencia de un patrón radiológico de neumonía organizativa en pacientes con COVID-19 grave/crítico. Además, se evaluó la asociación entre el patrón radiológico de neumonía organizativa y los resultados clínicos en pacientes con neumonía por COVID-19.
Métodos
Diseño y entorno
Se realizó un estudio de cohorte retrospectivo en un centro docente de atención terciaria de Buenos Aires, Argentina, entre junio de 2020 y enero de 2021. Se incluyeron pacientes que presentaban neumonía grave o crítica por COVID-19 a los que se les había realizado una tomografía computarizada de tórax de alta resolución dentro de los 21 días posteriores al diagnóstico. La neumonía por COVID-19 se confirmó mediante reacción en cadena de la polimerasa del SARS-CoV-2 o serologías de SARS-CoV-2. La enfermedad grave se definió como una frecuencia respiratoria superior a 30 respiraciones por minuto, una saturación de oxígeno inferior a 94% al aire ambiente a nivel del mar, una relación entre la presión parcial arterial de oxígeno y la fracción de oxígeno inspirado <300 o infiltrados pulmonares >50%. La enfermedad crítica se definió como la necesidad de ventilación mecánica, presencia de shock séptico y/o disfunción orgánica múltiple. Todos los participantes recibieron 6 mg de dexametasona o un equivalente durante al menos 3 días, según prescripción de su médico tratante. Los pacientes no contaban con inmunizaciones contra el SARS-CoV-2 ya que no se disponía de vacunas durante el periodo de reclutamiento. Se obtuvo la aprobación ética del Comité de Revisión Institucional (número de referencia 5886) y todos los datos fueron anonimizados.
Los datos demográficos, clínicos y de laboratorio se obtuvieron de las historias clínicas electrónicas. Todos los estudios de imagen fueron evaluados por dos especialistas en radiología (A.S. 30 años de experiencia y MMN 5 años de experiencia) que no conocían los objetivos del estudio ni los informes radiológicos originales. Los desacuerdos se resolvieron por consenso. Los estudios radiológicos se realizaron con varios escáneres de tomografía computarizada: Aquilion One y Aquilion 64 (Canon Medical Systems) y Activion 16 (Toshiba Medical Systems). Las adquisiciones de tomografía computarizada se realizaron sin administración de material de contraste, excepto cuando se sospechó embolia pulmonar. Se utilizaron los siguientes parámetros: grosor de corte 1 - 2 mm, pitch 0,9 - 1,5, voltaje del tubo 120 kVp y modulación automatizada de mAs.
Definición del patrón de neumonía organizativa
Dos radiólogos experimentados en imagen torácica con 5 y 30 años de experiencia, respectivamente, revisaron y describieron los hallazgos de las TC. Los sujetos se clasificaron según el diagnóstico de neumonía organizativa en la tomografía de tórax. La neumonía organizativa se definió de la siguiente manera: (A) opacidades en vidrio esmerilado parcheadas predominantemente subpleurales o broncovasculares, consolidaciones o ambas; (B) afectación lobar caracterizada por una puntuación tomográfica total igual o inferior a diez (véase el Apéndice A), (C) patrón perilobular; (D) signo del halo reverso.9 También se documentaron los niveles de confianza de los radiólogos en el diagnóstico de neumonía organizativa. Las discrepancias en la clasificación del patrón de organización se resolvieron mediante discusión entre los observadores.
Resultados del estudio
Para la pregunta de investigación primaria, el resultado principal fue la presencia de un patrón de neumonía organizativa en la TC. Para la pregunta secundaria, el resultado compuesto de interés fue la necesidad de ventilación mecánica o la muerte.
Análisis estadístico
Las características basales de los pacientes se resumieron mediante proporciones para las variables categóricas y media y desvío estándar (DE), o mediana y rango intercuartil (RIQ) para las variables continuas, según sea apropiado. Se describió la prevalencia de neumonía organizativa mediante proporciones e intervalos de confianza (IC) del 95%. Se compararon las características basales entre los pacientes con hallazgos compatibles con neumonía organizativa y aquellos con otros hallazgos. Las variables con distribución normal y no normal se compararon mediante la prueba t de Student y la prueba de la suma de rangos de Wilcoxon, respectivamente. Las variables categóricas se compararon mediante la prueba de chi cuadrado.
Para evaluar la asociación entre la neumonía organizativa y los resultados clínicos, se realizó una regresión logística multivariada teniendo en cuenta los posibles factores de confusión. Los criterios para incluir variables en el modelo se basaron en la literatura previa y la significancia estadística en el modelo univariado, así como en su efecto sobre las otras covariables. Expresamos las medidas de asociación como odds ratio (OR) junto con el correspondiente IC del 95%.
Resultados
Durante el periodo de estudio, 101 sujetos se sometieron a TC de tórax tras un diagnóstico de COVID-19. Se incluyeron 80 pacientes para el análisis (Figura 1). En resumen, la mediana de edad era de 75 años (RIQ 59-83 años) y el 46% (n=37) eran mujeres. Había antecedentes de tabaquismo en el 34% (n=27) de los sujetos y la mediana del índice de masa corporal (IMC) era de 30 kg/m2 (RIQ 26-33). El 85% (n=68) de los sujetos presentaba al menos una comorbilidad (hipertensión, diabetes, obesidad, enfermedad respiratoria, enfermedad cardiovascular o enfermedad hepática). En la Tabla 1 se describen con más detalle las características clínicas y de laboratorio de la muestra. Las características basales de los pacientes incluidos y de los que no se sometieron a TC fueron similares (Apéndice B).
La mediana de la estancia hospitalaria fue de 15,5 días (RIQ 12-21). El 44% (n=33) de los sujetos requirieron ingreso en cuidados intensivos, con una mediana de estancia en la unidad de cuidados intensivos (UCI) de 11 días (RIQ 3-18). El 58% (n=46) de los sujetos hospitalizados en la UCI requirió ventilación mecánica invasiva, la duración media de la ventilación mecánica invasiva fue de 12 días (RIQ 5-23). La mortalidad hospitalaria de toda la cohorte fue del 31% (n=23).
Prevalencia de la neumonía organizativa
Se obtuvo un consenso diagnóstico de neumonía organizativa en el 89% (IC 95%: 80-94%) de los sujetos (n=71). Cuando se categorizó según la confianza diagnóstica, la mayoría de los sujetos (91% -95% IC 82-96%-, n=65) tenían un diagnóstico de alta confianza de neumonía organizativa.
Hallazgos radiológicos específicos
Los hallazgos más frecuentes en la TC pulmonar fueron los siguientes: opacidades en vidrio esmerilado (97,5%, n=78), opacidades lineales (73,8%, n=59), patrón perilobular (67,5%, n=54) y consolidación (65%, n=52). La distribución de las lesiones fue casi completamente bilateral (97,5%, n=78) y multilobar (98,8%, n=79); y mayoritariamente difusa (55%, n=44) y periférica (48,5%, n=38) en la zona apicobasal y axial, respectivamente. Véanse los hallazgos adicionales en el Apéndice C.
Asociación con los resultados clínicos
Se observó una asociación entre la presencia de un patrón de neumonía organizativa y el desenlace clínico de muerte o ventilación mecánica (Tabla 2). Al ajustar por edad, IMC, sexo y extensión de la afectación pulmonar, observamos que la presencia de neumonía organizativa se asociaba con una menor probabilidad de ventilación mecánica o muerte (OR 0,14; IC del 95%: 0,02-0,96). Véanse los resultados adicionales en el Apéndice D.
Discusión
Presentamos los resultados de un estudio que evalúa la prevalencia de un patrón de neumonía organizativa en pacientes que padecieron COVID-19 grave en tratamiento con corticosteroides y su asociación con los resultados clínicos. Debido al periodo en el que se reclutó a los pacientes, no se pudo evaluar la presencia de inmunizaciones previas y su impacto en los resultados del estudio. Se observó una alta prevalencia de neumonía organizativa en estos pacientes, que se asoció con mejores resultados clínicos.
Nuestro estudio destaca la alta prevalencia de un patrón de neumonía organizativa, que concuerda con la literatura previa que describe hallazgos radiológicos e histopatológicos frecuentes.2,9,10 Asimismo, realza el pronóstico favorable de un patrón de neumonía organizativa en el contexto de COVID-19, también descrito previamente.9 Un punto fuerte de nuestro estudio es la definición de una muestra uniforme con características basales, gravedad y tratamientos recibidos similares (es decir: todos los sujetos recibieron corticosteroides). La asociación observada entre el patrón de neumonía organizativa y los resultados clínicos fue independiente de otros factores pronósticos como la extensión de la afectación pulmonar en la TC.
La literatura previa sobre este tema presenta importantes diferencias en cuanto a los criterios de reclutamiento y definición del patrón que es necesario mencionar. Jin et al. y Wang et al. presentaron una prevalencia similar del patrón de neumonía organizativa (75,2% en las semanas 1 a 2 y 67% al inicio, respectivamente).9,10 Además, Jin et al. establecieron una asociación entre el patrón de daño alveolar difuso y los malos resultados (ingreso en la UCI, ventilación mecánica o muerte).9 Sin embargo, la menor gravedad clínica que conduce a menos desenlaces adversos en sus muestras y la falta de control de la gravedad pulmonar total y otros posibles factores de confusión en su análisis dificultan la comparación entre estudios. Koenigkam-Santos et al. han reportado resultados similares en cuanto a la prevalencia de la neumonía organizativa (81% de neumonía organizativa o neumonía organizativa fibrinosa aguda) en la histopatología de la autopsia mínimamente invasiva, aunque el daño alveolar difuso también estaba presente en la mitad de los sujetos.2
Este estudio tiene varias limitaciones. Los estrictos criterios de selección (gravedad de la enfermedad, necesidad de TC y tratamiento con corticosteroides) de nuestra población pueden disminuir la posibilidad de generalizar nuestros hallazgos, y las diferencias en el momento de adquisición de la TC pueden haber influido en los resultados. Sin embargo, los pacientes con COVID-19 grave/crítico recibieron corticosteroides como tratamiento estándar, similar a los presentados en nuestra muestra. Además, las características basales de los pacientes con y sin TC fueron similares. El momento de realización de la TC en relación con el inicio de los síntomas y los resultados clínicos no estaba estandarizado. Por ejemplo, en algunos casos, la TC se realizó después de la intubación. Esto podría explicarse por la imposibilidad de realizar las pruebas debido a la inestabilidad del paciente y podría afectar a la relación temporal entre la exposición y el resultado. En lo que respecta a esto, se ha demostrado que los patrones de TC tienden a permanecer estables, con una tasa de progresión de neumonía organizativa a daño alveolar difuso inferior al 4% por semana. Además, la justificación de los médicos tratantes respecto a la ventilación mecánica no se habría visto influida por los hallazgos del patrón de TC.
Otra limitación de este estudio es la falta de confirmación histopatológica de la neumonía organizativa. Las condiciones epidemiológicas de la época desaconsejaban los procedimientos broncoscópicos en este grupo de pacientes. A su vez, los criterios seleccionados para la clasificación como neumonía organizativa se aplicaron previamente en el contexto de la neumonía COVID-19 en la literatura.
En conclusión, observamos una alta prevalencia de un patrón de neumonía organizativa en las tomografías computarizadas de pacientes con COVID-19 grave y crítico, y este patrón se asoció con mejores resultados clínicos. Futuros estudios deberán confirmar nuestros hallazgos en poblaciones no seleccionadas más amplias y evaluar si el efecto de los corticosteroides podría verse afectado por la presencia de neumonía organizativa.
Tabla 1.
Características clínicas de los pacientes con COVID-19 grave o crítico según la presencia de patrón de neumonía organizativa.
|
Todos (n=80) |
Neumonía organizativa (n=71) |
No neumonía organizativa (n=9) |
|
|
Demografía |
|||
|
Edad en años, mediana (RIQ) |
75 (60-83) |
75 (59-83) |
66 (64-85) |
|
Masculino, n (%) |
43 (54%) |
39 (55%) |
4 (44%) |
|
IMC kg/m2, mediana (RIQ) |
30 (26-33) |
30 (26-33) |
26 (24-28) |
|
AVD < 6, n (%) |
18 (23%) |
15 (21%) |
3 (33%) |
|
Comorbilidades, n (%) |
|||
|
Tabaquismo activo |
27 (24%) |
23 (32%) |
4 (44%) |
|
Diabetes mellitus |
29 (28%) |
26 (37%) |
3 (33%) |
|
Hipertensión arterial |
44 (55%) |
40 (56%) |
4 (44%) |
|
Enfermedad pulmonar crónica |
15 (19%) |
13 (18%) |
2 (22%) |
|
Enfermedad cardíaca crónica |
14 (18%) |
12 (17%) |
2 (22%) |
|
Accidente cerebrovascular |
4 (5%) |
4 (5%) |
0 |
|
Enfermedad renal crónica |
5 (6%) |
4 (5%) |
1 (11%) |
|
Inmunocompromiso |
8 (10%) |
8 (11%) |
0 |
|
Enfermedad maligna |
13 (16%) |
13 (18%) |
0 |
|
Demencia |
8 (10%) |
6 (8%) |
2 (22%) |
|
Signos y síntomas de presentación, n (%) |
|||
|
Tos |
50 (63%) |
43 (61%) |
7 (77%) |
|
Expectoración |
13 (16%) |
12 (17%) |
1 (11%) |
|
Disnea |
24 (30%) |
21 (30%) |
3 (33%) |
|
Fiebre |
42 (48%) |
36 (51%) |
6 (67%) |
|
Sat O2, mediana (RIQ) |
95 (91-98%) |
95 (91-98%) |
93 (91-95%) |
|
Resultados de laboratorio Media, DS |
|||
|
Hemoglobina (g/dL) |
13.1 (1.72) |
13.2 (1.6) |
12.3 (2.7) |
|
Leucocitos (Units/mm3) |
8268 (12185) |
8358 (12877) |
7555 (3833) |
|
Plaquetas (Units/mm3) |
191458 (88992) |
194235 (91155) |
169544 (69939) |
RIQ: rango intercuartil; IMC: índice de masa corporal; AVD: actividades de la vida diaria; Sat O2: saturación de oxígeno.
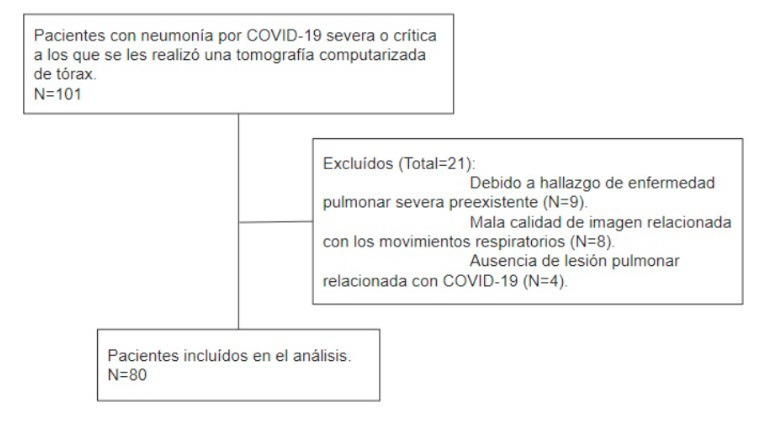
Figura 1.
Diagrama de flujo de los pacientes del estudio.
Tabla 2.
Resultados clínicos según la presencia de patrón de neumonía organizativa.
|
Todos (n=80) |
Neumonía organizativa (n=71) |
No neumonía organizativa (n=9) |
|
|
Características relacionadas a la TC |
|||
|
Días desde la hospitalización hasta la TC, mediana (RIQ) |
4.5 (0-11) |
4 (0-11) |
7 (1-11) |
|
TC post UCI, mediana (RIQ) |
33 (52%) |
10 (38%) |
7 (100%) |
|
Tiempo transcurrido desde la TC hasta el ingreso en la UCI, mediana (RIQ) |
0 (-1-5) |
-1 (-2 - 0) |
5 (0-20) |
|
TC posterior a VM, mediana (RIQ) |
17 (89%) |
13 (100%) |
4 (66%) |
|
Tiempo desde la TC hasta la VM, mediana (RIQ) |
1 (1-3) |
2 (1-4) |
0 (-16 - 1) |
|
Resultados clínicos |
|||
|
Ingreso en UCI durante la hospitalización inicial, n (%) |
7 (9%) |
5 (7%) |
2 (21%) |
|
Cuidados en la UCI en cualquier momento de la hospitalización, n (%) |
33 (41%) |
26 (37%) |
7 (79%) |
|
SOFA al ingreso a la UCI, media (DE) |
2.7 (2.5) |
2.6 (2.6) |
3 (2.6) |
|
Días de uso de oxígeno suplementario, mediana (RIQ) |
12 (8-18) |
12 (7-16) |
22 (12-30) |
|
Estancia en la UCI (días), mediana (RIQ) |
11 (3-18) |
9 (3-13) |
28 (17-32) |
|
Estancia hospitalaria (días), mediana (RIQ) |
16 (12-21) |
15 (12-20) |
28 (15-31) |
|
Ventilación invasiva, n (%) |
19 (24%) |
13 (18%) |
6 (67%) |
|
Duración de la ventilación invasiva (días), mediana (RIQ) |
12 (5-23) |
9 (5-13) |
21 (18-30) |
|
Mortalidad intrahospitalaria, n (%) |
23 (29%) |
18 (25%) |
5 (56%) |
RIQ: rango intercuartil; DE: desvío estándar; TC: tomografía computarizada; UCI: unidad de cuidados intensivos; VM: ventilación mecánica; SOFA: sequential organ failure assessment score.
Apéndice A
La extensión de la afectación pulmonar se puntuó de forma visual semicuantitativa según lo descrito por Wang et al.10 Los lóbulos pulmonares se puntuaron de 0 a 4: 0, sin afectación; 1, < 25% de afectación; 2, 25%-49% de afectación; 3, 50%-75% de afectación; 4, > 75% de afectación. La suma de las puntuaciones lobares individuales fue la puntuación total de la TC, que osciló entre 0 (sin afectación) y 20 (afectación máxima).
Apéndice B
Tabla suplementaria 1.
Características y resultados clínicos de los pacientes con y sin tomografía.
|
Variable |
Sin tomografía N=1323 |
Con tomografía N=101 |
|
Edad (años), media (DS) |
75.2 (16.7) |
71.3 (15.2) |
|
Sexo femenino, n (%) |
675 (51%) |
48 (47%) |
|
Comorbilidades, % |
||
|
Fumador |
251 (19%) |
39 (39%) |
|
Hipertensión arterial |
873 (66%) |
56 (55%) |
|
Demencia |
146 (11%) |
10 (10%) |
|
Diabetes Mellitus |
265 (20%) |
37 (37%) |
|
Días de hospitalización, mediana (RIQ) |
12 (7-20) |
15 (12-21) |
|
UCI, n (%) |
396 (30%) |
41 (41%) |
|
Días en UCI, mediana (RIQ) |
11 (4-22) |
11(3-18) |
|
Días de VM, mediana (RIQ) |
14 (7-25) |
12 (5-23) |
|
Mortalidad hospitalaria, n (%) |
503 (38%) |
29 (29%) |
RIQ: rango intercuartil; DS: desvío estándar; UCI: unidad de cuidados intensivos; VM: ventilación mecánica
Apéndice C
Tabla suplementaria 2.
Hallazgos tomográficos en pacientes con neumonía grave o crítica por COVID-19.
|
Hallazgos en TC |
No neumonía organizativa (n=9) |
Neumonía organizativa (n=71) |
|
Opacidades en vidrio esmerilado |
9 (100%) |
70 (97%) |
|
Consolidación |
7 (78%) |
45 (63%) |
|
Engrosamiento septal |
6 (67%) |
39 (55%) |
|
Patrón reticular |
5 (56%) |
38 (52%) |
|
Crazy paving |
5 (56%) |
24 (34%) |
|
Patrón perilobular |
1 (11%) |
53 (75%) |
|
Halo reverso |
1 (11%) |
21 (30%) |
|
Bandas lineales |
3 (33%) |
55 (79%) |
|
Tractos pleuroparenquimatosos |
3 (33%) |
31 (44%) |
|
Dilatación bronquial |
6 (67%) |
42 (59%) |
|
Pérdida de volumen |
2 (22%) |
10 (14%) |
|
Patrón predominante |
||
|
Vidrio esmerilado |
4 (44%) |
38 (54%) |
|
Mixto |
5 (56%) |
7 (10%) |
|
Consolidación |
0 |
17 (24%) |
|
Otros |
0 |
13 (18%) |
|
Engrosamiento pleural |
6 (67%) |
38 (54%) |
|
Derrame pleural |
4 (44%) |
11 (15%) |
|
Adenopatías |
2 (22%) |
13 (18%) |
|
Hallazgos bilaterales |
9 (100%) |
70% (99) |
|
Distribución axial |
||
|
Peribroncovascular |
0 |
3 (4%) |
|
Periférica |
2 (22%) |
37 (52%) |
|
Difusa |
7 (78%) |
31 (47%) |
|
Extensión de la afectación pulmonar en la TC (mediana, RIQ) * |
16 (9-17) |
9 (7-13) |
RIQ: rango intercuartil; TC: tomografía computarizada. * Ver apéndice A
Apéndice D
Tabla suplementaria 3.
Análisis multivariado de los factores de riesgo asociados a muerte o ventilación mecánica.
|
Variable |
OR ajustado (95% IC) |
p Valor |
|
Patrón de neumonía organizativa |
0.144 (0.022 - 0.958) |
0.045* |
|
Índice de masa corporal (kg/m2) |
1.010 (0.909- 1.124) |
0.845 |
|
Sexo masculino |
0.454 (0.146- 1.411) |
0.172 |
|
Edad (años) |
1.014 (0.972- 1.056) |
0.521 |
|
Extensión de la afectación pulmonar |
1.265 (1.079 - 1.482) |
0.004* |
OR: Odds ratio; * p valor < 0.05.
Financiamiento: los autores declaran que el trabajo no tuvo financiamiento.
Conflictos de interés: los autores declaran que no tienen conflictos de intereses relacionados con el tema de esta publicación.
Contribuciones de los autores: LP: recolección de datos, investigación, supervisión y redacción: revisión y edición. JMF: análisis formal, metodología, administración del proyecto, supervisión, redacción original. MAMN, AS: metodología. JIZ: curación de datos. BLF, HMC: análisis formal, investigación, metodología, supervisión.
El Editor en Jefe, Dr. Carlos Luna, realizó el seguimiento del proceso de revisión y aprobó este artículo.
Referencias
1. Dong E, Du H, Gardner L. An interactive web-based dashboard to track COVID-19 in real time. Lancet 2020; 20(5): 533-534. Doi:https://doi.org/10.1016/S1473-3099(20)30120-1
2. Koenigkam-Santos M, Wada DT, Benatti MN et al. SARS-Cov-2 pneumonia phenotyping on imaging exams of patients submitted to minimally invasive autopsy. Ann Transl Med 2022;10(3):140–140. Doi: 10.21037/atm-21-4354
3. Kao KC, Hu HC, Chang CH et al. Diffuse alveolar damage associated mortality in selected acute respiratory distress syndrome patients with open lung biopsy. Crit Care 2015;19(1):228. Doi: 10.1186/s13054-015-0949-y.
4. King TE, Lee JS. Cryptogenic Organizing Pneumonia. N Engl J Med 2022;386(11):1058–69. Doi: 10.1056/NEJMra2116777.
5. Kim JY, Doo KW, Jang HJ. Acute fibrinous and organizing pneumonia: Imaging features, pathologic correlation, and brief literature review. Radiol Case Rep 2018;13(4):867–70. Doi: 10.1016/j.radcr.2018.04.028
6. Elicker BM, Jones KT, Naeger DM, Frank JA. Imaging of Acute Lung Injury. Radiol Clin North Am 2016;54(6):1119–32. Doi: 10.1016/j.rcl.2016.05.006.
7. Cherian SV, Patel D, Machnicki S et al. Algorithmic Approach to the Diagnosis of Organizing Pneumonia: A Correlation of Clinical, Radiologic, and Pathologic Features. Chest 2022;162(1):156-178. Doi: 10.1016/j.chest.2021.12.659.
8. Torrealba JR, Fisher S, Kanne JP et al. Pathology-radiology correlation of common and uncommon computed tomographic patterns of organizing pneumonia. Hum Pathol 2018;71:30–40. Doi: 10.1016/j.humpath.2017.10.028.
9. Jin C, Tian C, Wang Y et al. A Pattern Categorization of CT Findings to Predict Outcome of COVID-19 Pneumonia. Front Public Health 2020;8. Doi: 10.3389/fpubh.2020.567672
10. Wang Y, Jin C, Wu CC et al. Organizing pneumonia of COVID-19: Time-dependent evolution and outcome in CT findings. PloS One 2020;15(11):e0240347. Doi: 10.1371/journal.pone.0240347